불면증 약물 치료의 최적화 방안
Abstract
The Cognitive-Behavioral Therapy for Insomnia (CBT-I) is an important and effective treatment for insomnia patients. However, it is not easy for most general practitioners to learn and practice CBT-I, and it is popular to prescribe sleeping pills to insomnia patients in clinical practice. In the case, we need to consider the factors which can influence the effect of sleeping pills to prescribe sleeping pills appropriately and safely with the lowest dosage. Age, gender, medical or psychiatric comorbid disease, workplace, or sleep environment may affect the patients’ satisfaction with their sleeping pills. Physician should know about the mechanism of action of each sleeping pill and which type of sleeping pills needs to be prescribed to patients in each situation. Physician also needs to ask patients what time they took their sleeping pills and check whether patients followed physician’s sleeping pills administration instruction or not. In this review, we want to discuss about optimizing the sleeping pills prescription to insomnia patients.
Keywords: Drug therapy, Hypnotics, Insomnia, Sleep
서 론
불면증은 임상에서 매우 흔하게 접하게 되는 증상이다. 많은 경우 일시적으로 발생하였다가 호전되지만, 조건화된 과각성 상태와 잘못된 수면 습관의 문제, 수면에 대한 인지왜곡 등으로 인하여 고착화되고 만성화되는 경우도 많다. 따라서 잘못된 수면 습관이나 수면에 대한 잘못된 믿음을 교정하는 인지행동치료를 우선적으로 실시하고, 그럼에도 불구하고 불면증이 호전되지 않는 경우에 한하여 수면제를 처방하는 것이 권장된다[ 1].그러나 실제 임상에서 시간과 노력이 많이 드는 비약물적 치료를 시행하는 것이 쉽지 않다 보니 수면제를 우선적으로 처방하게 되곤 한다. 수면제는 환자의 불면증 을 비교적 빠른 시간 안에 효과적으로 해결하는 데 도움이 되지만 남용 및 의존의 문제가 발생할 여지가 있고 낙상 및 섬망 등의 문제가 생길 수도 있다. 또한 수면제를 복용했음에도 불구하고 잠을 제대로 자지 못했다는 호소를 하는 경우도 매우 흔하다. 이러한 경우 수면제의 용량을 조절해 보기도 하고 다른 약으로 교체를 해보기도 하는데, 그러다 보면 수면제 용량이 점차 증가하게 되어 어려움을 겪기도 한다. 모든 치료가 그러하듯 수면제 처방 역시 환자의 상태와 상황에 맞게 개별화하고 최적화할 필요가 있지만 아직까지는 제대로 된 수면제 처방의 최적화 방안이 정립되어 있지는 않다. 본 고에서는 불면증 약물치료의 최적화 방안에 대하여 논의해 보고자 한다.
불면증의 치료
불면증 치료는 약물적 치료와 비약물적 치료로 나눌 수 있다. 먼저 비약물적 치료는 인지행동치료의 형태로 이뤄지며, 수면위생교육(sleep hygiene), 인지치료(cognitive therapy), 수면제한치료(sleep restriction), 자극제어치료(stimulus control), 이완요법(relaxation technique) 등으로 구성된다( Table 1) [ 2]. 최근 미국 내과학회에서도 만성불면증 환자의 치료 시 인지행동치료를 먼저 시행해야 한다고 권고하였을 정도로 불면증에서의 인지행동치료는 수면제 사용 전 반드시 시행 할 필요가 있고[ 1], 그 유용성도 검증이 되어 있다. 그럼에도 불구하고 아직까지 많은 의사들이 손쉽게 사용할 수 있는 방법은 아니며, 대중적으로도 많이 알려져 있지가 않다. 상황이 이렇다 보니 수면제부터 사용하여 불면증을 해결하게 되기가 쉽다. 수면제를 사용하다 보면 수면제에 대한 내성이 생겨서 장기 복용하게 되는 경우가 발생하는데( Fig. 1), 수면제 를 장기간 복용하게 되는 상황을 줄이기 위해서는 수면제를 사용하기 전에 인지행동치료를 우선적으로 실시할 필요가 있다.
불면증 약물치료의 최적화 방안
짧은 기간 동안의 수면제 사용은 분명 효과적이고 손쉽게 환자의 불편을 줄여줄 수 있는 방법이다. 그러나 금단증상 및 의존의 위험이 있기 때문에 수면제의 장기간 사용은 권장되지 않는다. 따라서 임상가는 환자의 상태에 맞는 수면제를 최소한으로 최적화하여 처방하는 방안을 마련할 필요가 있다.
약물치료의 효과에 영향을 미치는 요인들을 고려한다.
약물치료의 효과에 영향을 미치는 요인은 매우 다양하다. 환자의 나이, 성별, 내과적 질환의 동반 여부, 수면 환경, 근무지, 근무의 패턴 등 매우 많은 요인들이 수면제 효과에 영향을 미친다. 일반적으로 불면증의 유병률은 나이가 들수록 높아지는 것으로 알려져 있고[ 3, 4], 수면제를 복용하는 사람의 비율 또한 나이가 들수록 증가한다[ 5]. 한편 고령의 불면증 환자 에서는 수면제를 소량으로 시작하도록 권고된다. 수면제 사용패턴에 관한 국내 연구를 보면 고령이 될수록 수면제의 복용 빈도는 늘어나지만 용량은 낮아지는 것으로 파악되고 있다[ 5]. 나이가 들수록 늘어나는 내과적 질환이나 신체적 활동량의 감소, 그리고 복용하게 되는 여러 가지 약물의 부작용 등은 모두 수면에 부정적인 영향을 미치고 수면제의 효과를 저해할 수 있는 요인들이다. 그러한 반면에 신체 대사율은 점차 감소하기 때문에 고령에서는 수면제의 용량을 줄이는 것이 안전하다[ 6]. 특히 수면제의 부작용으로 섬망이나 수면관련 식이장애 등의 문제가 발생할 수 있으므로 주의를 요한다[ 7, 8]. 성별에 따른 차이도 관찰되는데, 남성에 비하여 여성에서 불면증 유병률이 높으며 나이 든 여성의 경우 수면제 사용이 더욱 늘어나게 된다[ 9, 10]. 여성에게 경제적/사회적 스트레스가 더 많은 경향이 있기 때문이기도 하고, 남성에 비해 유병률이 높은 우울증이나 불안증 등이 흔히 불면증을 동반하기 때문 이기도 하다[ 11, 12]. 여성에게서의 불면증은 단순히 수면제만 처방하기보다는 불면증의 원인이 될만한 스트레스나 정신과적 질환에 대해 좀 더 면밀히 살펴볼 필요가 있다. 주요우울장애는 불면증을 동반하는 경우가 매우 흔하고 실제 환자 들도 우울감보다는 불면증을 주 호소 증상으로 내원하는 경우가 많다. 불안장애 역시 불면증이 자주 동반되며 특히 불안장애가 잘 조절되지 않는 경우 수면제를 불안조절 목적으로 쓰게 되어 과다 복용하게 되는 경우가 흔하다[ 13]. 정신과적 문제가 동반된 환자들에게 수면제를 사용하게 될 경우에는 zolpidem과 같은 z-class 약물만으로는 불면증이 잘 조절되지 않고 benzodiazepine 계열의 항불안제 또는 항우울제를 같이 투여하는 것이 더 효과적인 경우가 많다. 이러한 경우는 항불안 효과가 없는 z-class 약물보다는 benzodiazepine계 수면제(clonazepam, bromazepam 등)가 불면증과 불안증을 함께 조절해 줄 수 있어 선호된다. 그리고 항우울제를 처방할 때에는 항우울제가 수면에 미치는 영향을 자세히 알고 처방하여야 한다. 예를 들어, 항우울제 중에는 fluoxetine과 같이 오히려 수면을 방해하는 약물도 있는가 하면 mirtazapine과 같이 수면유도 효과를 동시에 얻을 수 있 는 약물도 있다[ 14, 15]. 따라서 fluoxetine과 같은 약물은 가능하면 피한다거나, 다른 수면제는 줄이고 mirtazapine을 사용하는 등의 전략을 수립해 볼 수 있다. 내과적 문제가 동반된 환자들의 경우, 내과적 질환의 특성에 따라 동반되는 수면장애의 양상이 달라질 수 있다. 또한 내과적 질환의 특성에 따라 어떠한 수면제를 선택할 것인지에 대한 전략도 다양화할 필요가 있다. 일례로, 투석을 정기적으로 해야 하는 만성 신부전 환자들의 경우 하지불안증후군과 같은 수면장애가 발생할 수 있고[ 16], 낮 동안 투석을 실시하면서 쉬거나 수면을 취하는 경우가 많아서 일주기 리듬이 흐트러지는 경우도 많다[ 17]. 이러한 경우에는 수면제 처방만으로는 효과를 얻기 어렵고 하지불안증후군에 대한 처치나 수면리듬을 조정하는 전략을 수립하여야 한다. 호흡기에 문제가 있어서 밤에 수면을 제대로 못 취하는 경우에는 benzodiazepine 계열의 약물이 오히려 호흡장애를 악화시킬 위 험이 있다[ 18]. 따라서 환자의 상태를 면밀히 관찰하면서 zclass 약물이나 trazodone과 같은 삼환계 항우울제를 시도해 보는 것이 좀 더 안전할 수 있다[ 19]. 비만한 환자의 경우에는 야간에 수면무호흡증이 발생하여 중간에 자주 깨고 깊은 잠을 유지하기 어려운 경우가 있을 수 있다[ 20]. 이런 경우 benzodiazepine 계열의 약물은 무호흡 증상을 악화시킬 수 있기 때문에 사용에 주의를 요한다[ 21]. 통증이 동반되어 있는 경우에도 불면증을 흔하게 호소한다[ 22]. 환자가 통증을 호소하는 이유에 따라 접근방법이 다양해질 필요가 있겠으나 trazodone과 같은 삼환계 항우울제는 통증 조절에도 다소 도움이 될 수 있어[ 23], 환자의 상태에 맞게 시도해 보는 것도 고려해 볼 수 있다. 신경과 질환을 동반한 환자들의 경우 동반된 신경과적 질환에 따라 수면제 선택에 신중할 필요가 있다. 뇌졸중과 같이 중추신경계에 문제가 발생한 경우에는 benzodiazepine이나 z-class 약물이 섬망을 일으킬 위험이 있기 때문에 사용에 신중을 기해야 한다[ 24]. 경우에 따라서는 quetiapine과 같은 항정신병약물을 정신건강의학과의 협조 하에 사용하는 것이 좀 더 효과적이고 안전할 수 있다[ 25]. 파킨슨병이나 루이소체치매에서 흔히 관찰되는 렘수면행동장애의 경우에는 z-class 약물의 수면제는 사실상 도움이 되질 않는다[ 26]. 이런 경우에는 clonazepam과 같은 benzodiazepine이 더 유용하다[ 27].
불면증의 원인이 될 수 있는 수면장애를 감별한다.
불면증을 치료할 때 반드시 시행해야 하는 것은 불면증의 원인이 될 수 있는 일주기리듬 수면-각성장애, 하지불안증후군, 수면무호흡증 등을 포함한 일차적 수면장애의 동반 유무를 조사하고 감별하는 것이다. 이를 위해서는 병력 청취뿐만 아니라, 평가용 설문지, 수면 일기, 활동기록계(actigraphy), 수면다원검사 등을 활용하는 것도 도움이 된다. 물론 이러한 과정 없이 수면제만 사용하더라도 일정 부분 도움이 될 수 있기는 하지만, 불면증의 원인이 되는 기저 수면장애가 있는 경우에는 보다 근본적인 해결법을 찾아가야 한다.
일주기리듬 수면-각성장애는 취침시간과 각성시간이 너무 이르거나(전진성) 반대로 너무 늦지만(지연성) 수면의 양자체는 크게 부족하지 않다. 따라서 수면제를 사용한다 하더라도 추가적인 이득이 없는 경우가 많고, 취침시간과 각성시간을 조절하기 위한 광치료나 멜라토닌 복용이 도움이 된다[ 28]. 하지불안증후군을 겪고 있는 경우에도 수면제를 사용 하여 잠을 유도하는 것이 도움될 때도 있지만 z-class 수면제 보다는 도파민 효현제를 사용하거나 clonazepam을 쓰는 것이 더 도움될 수 있다[ 29]. 폐쇄성 수면무호흡증의 경우 환자들이 잠자리에 누우면 쉽게 잠이 들지만 중간에 자주 깬다고 호소하는 경향이 있다[ 20]. 따라서 잠드는 것에 큰 어려움이 없는 이들에게 반감기가 짧은 수면제는 실질적으로 도움이 되지 않는다. 또한 불면증 해결만을 위해서 수면제를 사용하다 보면 오히려 폐쇄성 무호흡을 심하게 만들기도 하므로 지속적 상기도 양압기를 착용하거나 경우에 따라 수술적 처치를 우선적으로 실시할 필요가 있다[ 30]. 다만, 그런 것이 여의치 않거나 무호흡 증상이 아주 심하지 않다면 zolpidem과 같이 무호흡에 영향을 덜 미치거나[ 31], 경우에 따라서는 좀 더 호전을 시킬 수도 있는 trazodone을 선택할 수 있다[ 32].
약물의 작용 기전을 고려한다.
가장 이상적인 수면제는 약을 복용하자마자 잠이 들기 시작해서 아침에 깰 때까지 그 효과가 지속되는 약물이겠지만 아쉽게도 현재 수면제로 처방 가능한 약물들은 이러한 이상적인 효과를 보이지는 못하고 있다. 불면증의 약물치료를 위하여 임상에서 일차적으로 널리 사용되는 수면제로는 benzodiazepine 계열의 수면제와 non-benzodiazepine 계열의 수면제가 있다( Table 2).
Benzodiazepine
Benzodiazepine은 진정, 수면, 항불안, 항경련 작용 등이 있어서 고전적으로 수면 유도 효과를 위하여 많이 사용되어왔다. 최근에는 수면제로서의 사용이 많이 줄어들기는 하였으나 triazolam과 같은 약제는 오랫동안 수면제로서 많이 활용되어 왔고, 현재는 3주 이내에서 사용하도록 고시되어 있다. 그 외에 clonazepam, temazepam, flurazepam, lorazepam 등이 수면 유도 목적으로 자주 사용되고 있다. Benzodiazepine은 gamma-aminobutyric acid(GABA) 수용체, 그 중에서 도 GABA-A 수용체에 주로 작용하는데, α1 subunit뿐만 아 니라 α2, α3, α5 등에도 작용하기 때문에[ 33], 수면유도 효과 이외에도 항불안 효과 근육이완 작용, 기억력 장애와 같은 부작용이 같이 발생한다. 의존 및 남용의 문제가 발생할 수 있을 뿐 아니라, 고령의 환자에게 근이완 작용과 기억력 장애는 낙상이나 섬망 등의 문제와 직결될 수 있기 때문에 주의를 요한다[ 34]. 반면에 임상에서 benzodiazepine 계열의 수면제가 오히려 더 도움이 되는 경우도 있다. 불안 증상을 동반한 경우에는 z-class 수면제에 비해 benzodiazepine이 더 효과적이다[ 35]. 따라서 benzodiazepine을 선택할 것인지 z-class 수면제를 선택할 것인지를 임상 상황에 맞게 고려해 보는 것이 좋다.
Z-class drug
Zolpidem, eszopiclone, zaleplon 등이 있으나 국내에는 zolpidem만 사용이 가능하며 현재 28일까지 처방이 가능하게 되어 있다. Zopidem은 GABA-A 수용체 중에서도 주로 α1 subunit에만 주로 작용하여 수면 유도 효과를 높이는 대신 다른 subunit에는 작용하지 않기 때문에 benzodiazepine의 부작용들이 발생하지 않는다[ 36]. Zolpidem은 기존의 benzodiazepine보다 반감기가 짧은 편으로 다음날 낮 동안의 기능에 이상을 덜 일으킨다. 쉽게 잠이 들지 못하는 경우에 수면 잠복기를 줄여주는 효과가 입증되었으나, 대신 짧은 반감기로 인하여 수면 유지의 문제를 해결하는 효과는 상대적으로 부족하다. 그래서 개발된 것이 controlled release (CR) 제제이며, 수면 유지 장애를 해결하는 데 도움이 된다[ 37]. 주간의 졸림, 밤 동안의 엉뚱한 행동, 낙상 및 골절, 수면 관련 식이 장애, 졸음 운전 등의 문제가 있을 수 있어 사용에 주의를 요한다[ 38].
Prolonged-release melatonin
최근 국내에서 처방이 허가된 약제로, 55세 이상 불면증 증상에 사용이 가능하다. 이는 내인성 멜라토닌과 거의 유사한 형태로 분비가 되도록 만들어진 약물로, 의존성이나 남용의 문제가 없다는 것이 특징이다. 멜라토닌은 주로 송과체에서 생산되는 지용성 호르몬으로, 개체의 생체 주기를 조절하고, 항산화 작용 및 면역기능에도 관여한다[ 39]. 멜라토닌은 낮 동안에는 억제되어 있다가 밤이 되면서 점차로 그 농도가 상승하는데[ 40], 빛이 개체의 눈으로 들어와 망막시상하부로(retinohypothalamic tract)를 통하여 상시각교차핵을 자극 하면 멜라토닌이 억제된다. 나이가 들수록 멜라토닌 농도의 최고점이 줄어드는 경향이 관찰되는데[ 41], 멜라토닌 서방정은 이러한 점을 보완하여 숙면을 유도하고자 개발되었다. 수면유지 장애가 있는 55세 이상 성인에게 사용해 볼 수 있다.
Antidepressants
Trazodone은 고용량에서 항우울제로 개발되었으나 최근에는 저용량에서 수면제로 사용되고 있다[ 23]. H 1 수용체와 5-HT 2 수용체 길항작용으로 이와 같은 효과를 내는 것으로 알려져 있고 보통 25~50 mg선에서 처방되고 있다. Doxepin 역시 과거 삼환계 항우울제로 사용되던 약물로, H 1 수용체에 강한 친화력을 가진다. 수면 유지 장애에 효과를 보이는 것으로 보고되었고[ 42], 3~6 mg선에서 사용된다. 삼환계 항우울제를 수면 목적으로 사용할 경우 낮 동안의 졸음, 입마름, 시야 흐림, 기립성 저혈압 등의 부작용이 종종 보고된다. 하지만 남용의 문제는 상대적으로 덜하기 때문에 benzodiazepine에 대한 남용이나 의존이 걱정되는 경우에 선택해 볼 수 있다[ 43]. Mirtazapine은 불면증뿐 아니라 우울증이 같이 동반된 경우 사용할 수 있는 약제로 항우울제 중에서 수면유도 효과 및 델타수면 증가 효과가 비교적 큰 약물로 알려져 있다. H 1 길항작용을 통하여 수면을 유도하고 5-HT 2A/2C 수용체에 대한 길항작용을 통하여 델타수면을 유도하는 효과를 나타내는 것으로 알려져 있는데[ 44], 항우울 효과를 위하여 통상적으로 7.5~45 mg 사용되는 데 반하여 수면유도 효과를 위해서는 보통 30 mg 이하에서 사용된다. 다만 과도한 진정효과와 체중 및 식욕 증가, 입마름 등의 문제가 우울증 환자의 치료에서 주로 관찰되는 부작용들로 알려져 있다[ 45].
Antipsychotics
수면제로 사용되기보다는 약 자체가 갖고 있는 진정 효과를 이용하여 수면을 유도할 목적으로 간간히 사용된다. 그러나 정신병적 증상이나 기분 증상, 또는 섬망이 동반되어 있지 않은 일차성 불면증 환자에게서는 추천되지는 않는다. 정신 병적 증상이나 기분 증상을 조절하기 위하여 통상적으로 사용되는 용량에 비해 낮은 용량에서 사용되며 quetiapine(보통 25~200 mg), olanzapine(보통 2.5~20 mg) 등이 경우에 따라 제한적으로 사용되고 있다.
불면증의 양상에 따라 약물을 선택한다.
적정한 수면제를 선택하는 것 또한 불면증 치료의 최적화를 위해 중요한 부분이다. 불면증의 양상에 따라 약물 선택을 달리 하여 꼭 필요한 약제만 처방하기 위한 노력은 약물의 추가 투여를 줄이고 불필요한 증량을 막을 수 있을 것이다.
쉽게 잠들지 못 하는 경우
Z-class 약물인 zolpidem을 일차적으로 선택해 볼 수 있고, benzodiazepine도 선택해 볼 수 있다. 쉽게 잠들지 못 하는 것이 일주기 리듬이 지연되어서(늦게 잠이 들고 아침에 늦게 일어나는 경우)라면, 수면-각성 시간을 조정하는 것을 우선으로 하여야 하겠지만 55세 이상의 경우라면 멜라토닌 서방형 제제를 사용해 볼 수 있다[ 46].
자다가 중간에 자주 깨는 경우
잠은 잘 들지만 중간에 자주 깨는 경우라면 doxepin, trazodone과 같은 항우울제를 사용해 볼 수 있고, zolpidem CR이나 benzodiazepine을 조심스럽게 사용해 볼 수 있다. 멜라토닌 서방형 제제도 사용해 볼 수 있다. 멜라토닌은 입면을 유도한다기보다는 수면 위상을 옮기는 것에 가깝다. 그러나 서방형 제제의 경우 내인성 호르몬 작용과 유사하게 분비되도록 되어 있어서 수면의 질을 높이는 것으로 보고되고 있다[ 46].
수면제 복용 지침을 정확하게 따르는지 평가한다.
Benzodiazepine and z-class hypnotics
일반적으로 수면제는 자기 30분 전에 복용하는 것으로 알려져 있다. 그러나 “자기 30분 전”이라는 복용 지침이 환자에게 제대로 전달되고 있는지를 파악해 볼 필요가 있다. 대부분의 환자들은 처방 받은 약을 자신이 자고 싶은 시간에 복용하는 경향이 있다. 하지만 수면제의 효과를 최적화하기 위해서는 ‘자고 싶은 시간’이 아니라 ‘자야 하는 시간’을 고려해야 한다. 수면제의 복용 시간과 수면제의 만족도와의 상관 관계를 조사한 연구 결과에 의하면[ 47], 수면제에 만족한다고 대답한 군은 평균 23시 11분에 수면제를 복용한 반면, 수면제에 만족하지 못한다고 대답한 군은 평균 21시 16분에 수면제를 복용하였다. 그러나 잠이 든 시간과 아침 기상 시간은 두 군 간에 차이가 없었다. 즉, 수면제를 일찍 복용하면 수면제 만족도가 떨어질 수 있음을 보여준 결과라 할 수 있다. 이를 바탕으로 수면제 복용 후 아침 기상 시간까지의 간격(duration from administration of pills to wake up time)47을 계산해 보면 수면제 만족군은 7.2시간, 불만족군은 9.3시간이 었다. 이를 바탕으로 저자들은 수면제 복용에 관한 지침을 “잠들기 30분 전”이 아닌 “아침 기상 시간 7시간 전”으로 변경하는 것을 제안하였다. 실제로, 잠들기 30분 전에 수면제를 복용한 사람에서의 수면제 만족도(62%)에 비해 아침 기상 시간 7시간 전에 수면제를 복용한 환자들에게서의 수면제 만족도(86%)가 훨씬 높은 것으로 조사되었다. 또한 아직 출간되지 않은 저자들의 다른 연구에서는 수면제에 만족하지 못했던 환자들에게 수면제 복용을 기상 시간 7시간 전에 하도록 지침만 전달하고 2주 뒤 효과를 관찰하였을 때 74%의 환자들이 기존 수면제에 만족하게 되었다고 답하였다. 이 두 연구의 결과는 수면제의 복용 시간을 환자에 맞게 최적화할 경우 수면제의 효과를 극대화할 수 있음을 보여주는 것이라 하겠다. 앞서 언급한 두 편의 논문에서의 수면제는 benzodiazepine 혹은 z-class 수면제만으로 제한하였다. 수면제의 작용 기전을 고려할 때, benzodiazepine이나 z-class 수면제가 아닌 trazodone이나 mirtazapine과 같은 약물을 사용하여 수면 유도 효과를 얻고자 할 때 같은 효과를 얻을 수 있을지에 대해서는 아직 알 수는 없다. 항히스타민효과나 5-HT2A/2C 수용체 차단 효과를 통하여 수면의 연속성이나 델타수면을 유도하기 위하여 사용하는 약물의 경우 같은 효과가 발생할 것인지에 대해서는 추후 연구가 필요하다.
Prolonged release melatonin
멜라토닌 서방정의 효과에 관한 외국의 연구들을 보면 26~47%의 다소 저조한 반응률을 보고하고 있다[ 48, 49]. 이 논문들에서는 Leeds Sleep Evaluation Questionnaire의 quality of sleep과 behavioral integrity the following morning 도메인에의 10 mm 호전을 약물에 대한 반응이 있는 것으로 정의 하였는데[ 50], 이 기준이 다소 까다로워서 반응률이 낮게 조사 되었을 가능성은 있다. 하지만 그럼에도 불구하고 일반적으로 수면제를 처방할 때 기대하는 효과에 비해서는 다소 낮은 반응률이라 할 수 있겠다. 멜라토닌 서방형 제제 자체의 효과가 어떠한지를 정확하게 보기 위해서는 환자 개개인의 수면-각성 주기가 제대로 설정이 된 상태에서 약을 사용했을 때의 효과를 보아야 한다. 따라서 저자들은 일차성 불면증 환자의 수면-각성 주기를 설정한 상태에서 멜라토닌 서방형 제제 를 투여하여 3~4주 후의 효과를 관찰한 바 있으며[ 51], 전체 환자의 66%가 투약에 만족한다고 보고하였고 44%의 환자가 기존에 복용하고 있던 수면제의 양을 50% 이상 감량했다고 보고하였다. 이 연구의 결과를 토대로 본다면, 55세 이상 불면증 환자에게 멜라토닌 서방형 제제를 사용할 경우에는 1) 수면-각성 주기를 7~8시간 정도로 설정한 상태에서 2) 잠들 기 2시간 전에 멜라토닌 서방형 제제를 복용하고, 3) 최소 3 주 정도의 복용을 유지한다는 전제 하에 약 2/3 정도의 환자에게서 수면의 질을 높일 수 있다고 할 수 있다. 이러한 중요한 지침을 환자에게 전달하지 않은 채 멜라토닌 서방정을 처방하게 된다면 약에 대한 순응도가 낮아져서 효과를 얻지 못할 가능성이 매우 높기 때문에, 약 처방 시 정확한 복용 지침을 전달하고 이를 지키는지 확인하는 과정이 필요하다.
결 론
불면증은 적절한 진단과 치료를 통하여 충분히 개선 가능한 증상임에도 불구하고, 무분별한 수면제 사용으로 인하여 수면제에 대한 심리적 의존이 초래되기도 한다. 따라서, 수면제를 사용하는 것과 함께 다양한 비약물적 치료를 병행하면서, 치료자 스스로가 불면증이 호전될 수 있다는 확신을 갖고 환자에게도 이를 심어주는 과정이 필요하다. 그리고 무엇보다도 환자가 호소하는 불면증의 원인을 좀더 다양한 관점에서 파악하고 개선하려는 노력이 뒷받침되어야, 수면제의 사용은 최소화하면서도 치료에 대한 만족도를 높이는 최적화된 불면증 치료가 가능할 것이다.
Figure. 1.
Difficulty of discontinuing hypnotics in insomnia patients. Adapted from Ong et al. Sleep Med Res 2012;3:1-6 [ 2]. 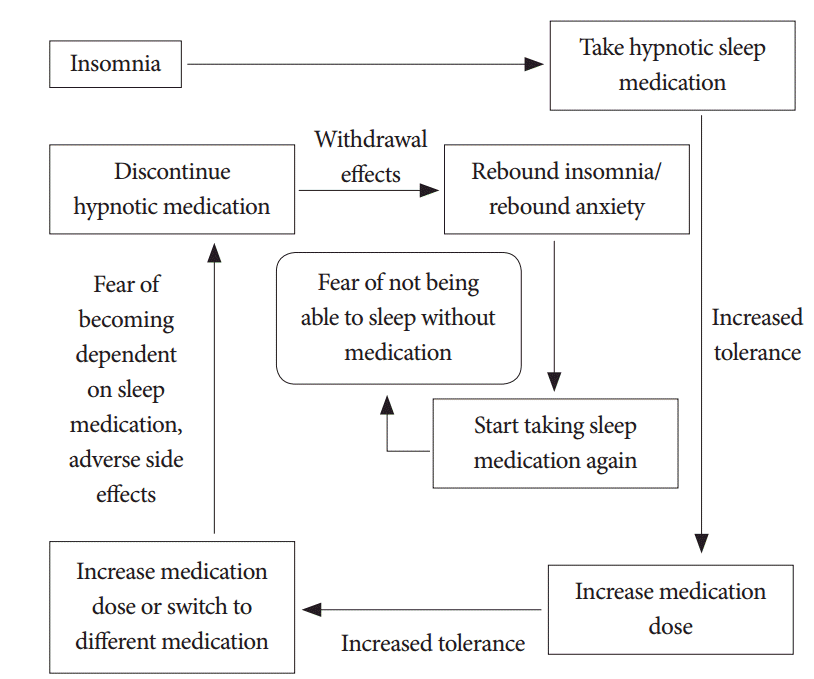
Table 1.
Summary of cognitive-behavioral therapy for insomnia components
|
Component |
Treatment goal |
|
Sleep hygiene |
Eliminate habits that are counterproductive for sleep through education on general guidelines about health behaviors and environmental factors that negatively impact sleep (e.g., reduce drinking alcohol, avoid rigorous exercise close to bed time). |
|
Stimulus control |
Strengthening sleep cues (e.g., bed and bedroom) with sensations of sleepiness by limiting the amount of time spent awake in bed. Patients are instructed to only go to bed when sleepy, use the bed only for sleep and sexual ctivity, and leave the bed if unable to fall asleep for more than 15 to 20 minutes. |
|
Sleep restriction |
Restrict time in bed to improve sleep drive and consolidate sleep. By systematically reducing time in bed, homeostatic pressure for sleep is increased, which in turn increases sleep consolidation. The goal of sleep restriction is to reach sleep efficiency of higher than 85% and to avoid compensating for poor sleep. |
|
Relaxation techniques |
Reduce physiological arousal and decrease anxiety (e.g., engaging in deep breathing exercises, progressive muscle relaxation, or autogenic training to reduce somatic tension or intrusive thoughts that interfere with sleep). |
|
Cognitive therapy |
Address and correct maladaptive thoughts, beliefs, and expectations about sleep that interfere with sleep and daytime functioning (e.g., misattributions of daytime impairments to poor sleep). |
Table 2.
Drugs used for insomnia in South Korea
|
Benzodiazepine |
|
|
Flurazepam*
|
15–30 mg |
|
Triazolam*
|
0.125–0.25 mg |
|
Flunitrazepam*
|
1 mg |
|
Brotiazolam*
|
0.25 mg |
|
Clonazepam |
0.5 mg |
|
Non-benzodiazepine |
|
|
Non-benzodiazepine GABA modulator (z-class) |
|
|
Zolpidem IR*
|
5–10 mg |
|
Zolpidem CR*
|
6.25–12.5 mg |
|
Antidepressant |
|
|
Trazodone |
25–50 mg |
|
Mirtazapine |
15–30 mg |
|
Amitriptyline |
10–20 mg |
|
Doxepin*
|
3–6 mg |
|
Antihistamine |
|
|
Doxylamine*
|
25 mg |
|
Melatonin |
|
|
Prolonged-release melatonin*
|
2 mg |
|
Antipsychotics |
|
|
Quetiapine |
25–50 mg |
|
Olanzapine |
2.5–5 mg |
REFERENCES
1. Qaseem A, Kansagara D, Forciea MA, Cooke M, Denberg T, Clinical Guidelines. Management of Chronic Insomnia Disorder in Adults: A Clinical Practice Guideline From the American College of Physicians. Ann Intern Med 2016;May. 3. [Epub ahead of print]. http://dx.doi.org/10.7326/P16-9016.  2. Ong J, Suh S. Utilizing cognitive-behavioral therapy for insomnia to facilitate discontinuation of sleep medication in chronic insomnia patients. Sleep Med Res 2012;3:1-6.  3. Ohayon MM, Hong SC. Prevalence of insomnia and associated factors in South Korea. J Psychosom Res 2002;53:593-600.   4. Cho YW, Shin WC, Yun CH, Hong SB, Kim J, Earley CJ. Epidemiology of insomnia in Korean adults: prevalence and associated factors. J Clin Neurol 2009;5:20-23.    5. Chung S, Park B, Yi K, Lee J. Pattern Of Hypnotic Drug Prescription In South Korea: Health Insurance Review And Assessment Service-national Patients Sample. Sleep Med Res 2013;4:51-55.  6. Turnheim K. Drug dosage in the elderly. Is it rational? Drugs Aging 1998;13:357-379.   7. Brodeur MR, Stirling AL. Delirium associated with zolpidem. Ann Pharmacother 2001;35:1562-1564.   9. Zhang B, Wing YK. Sex differences in insomnia: a meta-analysis. Sleep 2006;29:85-93.  10. Stewart R, Besset A, Bebbington P, et al. Insomnia comorbidity and impact and hypnotic use by age group in a national survey population aged 16 to 74 years. Sleep 2006;29:1391-1397.  11. Piccinelli M, Wilkinson G. Gender differences in depression. Critical review. Br J Psychiatry 2000;177:486-492.   12. Barsky AJ, Peekna HM, Borus JF. Somatic symptom reporting in women and men. J Gen Intern Med 2001;16:266-275.    13. Pourshams M, Malakouti SK. Zolpidem abuse and dependency in an elderly patient with major depressive disorder: a case report. Daru 2014;22:54.    14. Dorsey CM, Lukas SE, Cunningham SL. Fluoxetine-induced sleep disturbance in depressed patients. Neuropsychopharmacology 1996;14:437-442.   15. Lawrence RW. Effect of mirtazapine versus fluoxetine on “sleep quality”. J Clin Psychiatry 2004;65:1149-1150.  17. Parker KP, Bliwise DL, Rye DB. Hemodialysis disrupts basic sleep regulatory mechanisms: building hypotheses. Nurs Res 2000;49:327-332.   18. Chen SJ, Yeh CM, Chao TF, et al. The use of benzodiazepine receptor agonists and risk of respiratory failure in patients with chronic obstructive pulmonary disease: a nationwide population-based case-control study. Sleep 2015;38:1045-1050.    19. Roth T. Hypnotic use for insomnia management in chronic obstructive pulmonary disease. Sleep Med 2009;10:19-25.   20. Luyster FS, Buysse DJ, Strollo PJ Jr. Comorbid insomnia and obstructive sleep apnea: challenges for clinical practice and research. J Clin Sleep Med 2010;6:196-204.   21. Mason M, Cates CJ, Smith I. Effects of opioid, hypnotic and sedating medications on sleep-disordered breathing in adults with obstructive sleep apnoea. Cochrane Database Syst Rev 2015;(7):CD011090.
22. Roberts MB, Drummond PD. Sleep problems are associated with chronic pain over and above mutual associations with depression and catastrophizing. Clin J Pain 2015;Dec. 24. [Epub ahead of print].  23. Bossini L, Casolaro I, Koukouna D, Cecchini F, Fagiolini A. Off-label uses of trazodone: a review. Expert Opin Pharmacother 2012;13:1707-1717.   24. Zaal IJ, Devlin JW, Hazelbag M, et al. Benzodiazepine-associated delirium in critically ill adults. Intensive Care Med 2015;41:2130-2137.   25. Grassi L, Caraceni A, Mitchell AJ, et al. Management of delirium in palliative care: a review. Curr Psychiatry Rep 2015;17:550.   26. Youn S, Kim T, Yoon IY, et al. Progression of cognitive impairments in idiopathic REM sleep behaviour disorder. J Neurol Neurosurg Psychiatry 2015;Sep. 11. [Epub ahead of print]. http://dx.doi.org/10.1136/jnnp-2015-311437.  27. Devnani P, Fernandes R. Management of REM sleep behavior disorder: an evidence based review. Ann Indian Acad Neurol 2015;18:1-5.    28. Hardeland R, Poeggeler B, Srinivasan V, Trakht I, Pandi-Perumal SR, Cardinali DP. Melatonergic drugs in clinical practice. Arzneimittelforschung 2008;58:1-10.   29. Shinno H, Oka Y, Otsuki M, et al. Proposed dose equivalence between clonazepam and pramipexole in patients with restless legs syndrome. Prog Neuropsychopharmacol Biol Psychiatry 2010;34:522-526.   30. Hanly P, Powles P. Hypnotics should never be used in patients with sleep apnea. J Psychosom Res 1993;37 Suppl 1:59-65.   31. Berry RB, Patel PB. Effect of zolpidem on the efficacy of continuous positive airway pressure as treatment for obstructive sleep apnea. Sleep 2006;29:1052-1056.  32. Smales ET, Edwards BA, Deyoung PN, et al. Trazodone effects on obstructive sleep apnea and non-REM arousal threshold. Ann Am Thorac Soc 2015;12:758-764.    33. Sigel E, Buhr A. The benzodiazepine binding site of GABAA receptors. Trends Pharmacol Sci 1997;18:425-429.   34. French DD, Spehar AM, Campbell RR, et al. Outpatient Benzodiazepine Prescribing, Adverse Events, and Costs. In: Henriksen K, Battles JB, Marks ES, Lewin DI. Advances in Patient Safety: From Research to Implementation (Volume 1: Research Findings). Rockville: Agency for Healthcare Research and Quality, 2005.
35. Hausken AM, Furu K, Skurtveit S, Engeland A, Bramness JG. Starting insomnia treatment: the use of benzodiazepines versus z-hypnotics. A prescription database study of predictors. Eur J Clin Pharmacol 2009;295-301.  36. Rush CR. Behavioral pharmacology of zolpidem relative to benzodiazepines: a review. Pharmacol Biochem Behav 1998;61:253-269.   37. Zammit G. Zolpidem extended-release: therapy for sleep induction and sleep maintenance difficulties. Expert Opin Drug Metab Toxicol 2008;4:325-331.   38. MacFarlane J, Morin CM, Montplaisir J. Hypnotics in insomnia: the experience of zolpidem. Clin Ther 2014;36:1676-1701.   39. Altun A, Ugur-Altun B. Melatonin: therapeutic and clinical utilization. Int J Clin Pract 2007;61:835-845.   40. Lewy AJ, Wehr TA, Goodwin FK, Newsome DA, Markey SP. Light suppresses melatonin secretion in humans. Science 1980;210:1267-1269.   41. Turek FW, Gillette MU. Melatonin, sleep, and circadian rhythms: rationale for development of specific melatonin agonists. Sleep Med 2004;5:523-532.   42. Krystal AD, Lankford A, Durrence HH, et al. Efficacy and safety of doxepin 3 and 6 mg in a 35-day sleep laboratory trial in adults with chronic primary insomnia. Sleep 2011;34:1433-1442.    43. Mendelson WB. A review of the evidence for the efficacy and safety of trazodone in insomnia. J Clin Psychiatry 2005;66:469-476.   44. Rihmer Z, Purebl G. [Mirtazapine--pharmacologic action and clinical advantages]. Neuropsychopharmacol Hung 2009;11:35-40.  45. Matreja PS, Badyal DK, Deswal RS, Sharma A. Efficacy and safety of add on low-dose mirtazapine in depression. Indian J Pharmacol 2012;44:173-177.    46. Minkel J, Krystal AD. Optimizing the pharmacologic treatment of insomnia: current status and future horizons. Sleep Med Clin 2013;8:333-350.    47. Chung S, Youn S, Yi K, Park B, Lee S. Sleeping pill administration time and patient subjective satisfaction. J Clin Sleep Med 2016;12:57-62.   48. Wade AG, Ford I, Crawford G, et al. Efficacy of prolonged release melatonin in insomnia patients aged 55-80 years: quality of sleep and next-day alertness outcomes. Curr Med Res Opin 2007;23:2597-2605.   49. Lemoine P, Nir T, Laudon M, Zisapel N. Prolonged-release melatonin improves sleep quality and morning alertness in insomnia patients aged 55 years and older and has no withdrawal effects. J Sleep Res 2007;16:372-380.   50. Parrott AC, Hindmarch I. The Leeds Sleep Evaluation Questionnaire in psychopharmacological investigations - a review. Psychopharmacology (Berl) 1980;71:173-179.   51. Chung S, Youn S, Park B, Lee S, Kim C. The effectiveness of prolonged- release melatonin in primary insomnia patients with a regular sleep-wake cycle. Sleep Med Res 2016;Inpress.
|
|











