수면인식장애(sleep state misperception)는 모순불면증(paradoxical insomnia)으로도 불리며 한 달 이상 환자가 잠을 전혀 자지 못하거나 부족하다고 호소하지만, 객관적인 검사에서 환자의 연령대에 해당하는 평균 수면량의 수면을 취하고, 다른 수면장애가 확인되지 않으며, 호소하는 증상에 비해 주간의 기능이 잘 보존되어 있다[1]. 최근 기존의 모순불면증을 음성수면인식장애(negative sleep state misperception), 그에 반하는 수면양상을 보이는 환자를 양성수면인식장애(positive sleep state misperception)로 구분하려는 시도가 있었다[2,3]. 환자가 과도한 잠을 잔다고 호소하지만 객관적으로는 환자가 호소하는 정도의 수면이 확인되지 않고 그 차이가 2시간 이상일 때 양성수면인식장애로 분류할 수 있다[3]. 양성수면인식장애는 매우 드문 질환으로 임상적으로는 과다수면증과 감별이 중요하며, 국내에 보고된 바가 없다. 저자는 극단적으로 긴 수면시간을 호소하여 과다수면증으로 오인된 양성수면인식장애 증례를 경험하여 보고한다.
증 례
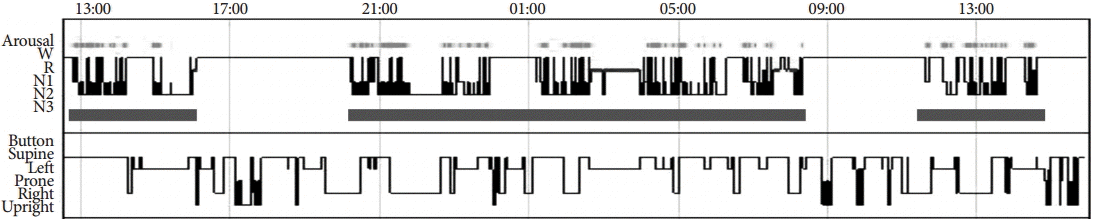
42세 여자가 2개월 전부터 하루 종일 잠만 잔다고 병원에 왔다. 특별한 과거병력, 약물 복용력, 그리고 외상 등의 병력은 없었다. 신경학적 진찰에서 의식수준은 명료하였고, 뇌신경마비는 없었으며 양측 상하지 근력, 감각 및 기타 검사에서 모두 정상이었다. 신장 161 cm, 체중 65 kg, 체질량지수는 25.08이었다. 평소 하루 7시간 정도의 수면을 하였으나, 2개월 전부터 극심한 피곤, 전신 위약감, 심한 졸음증과 함께 잠이 늘었다고 하였다. 증상은 점차 진행해서 한 달 전부터는 주위가 매우 시끄러울 때 잠깐 일어나거나 용변을 볼 때만 일어난다고 하였다. 3일 정도 잠만 잔 적도 있다고 하였다. 최근 과도한 졸음 증상으로 직장도 사직한 상태였다. 탈력발작이나 수면마비 등의 증상은 없었다. 여동생이 관찰하기로는 최근에도 최소 하루 20시간 이상 수면을 하고, 깨우지 않으면 계속 잠을 잔다고 하였다. 무기력해 보이지만, 각성 시 이상행동을 보이지 않는다고 하였다. 증상 발생 후 10 kg 정도 체중 증가가 있었다. 과다수면을 유발할 수 있는 중추신경계의 원인 감별을 위해서 뇌자기공명영상, 뇌파, 뇌척수액검사 및 자가면역항체검사를 하였고, 혈액검사는 자동혈구 분석, 신기능, 간기능, 전해질, 혈당, 갑상샘기능, 항바이러스 표지자 등을 포괄하여 시행하였으나 정상이었다. 객관적인 수면 상태 확인을 위해 평소 하던 수면 습관을 취하게 하고 수면다원검사를 시행하였다. 내원 당시에도 하루 20시간 이상 수면을 한다고 하였기에 수면다원검사는 낮 12시 30분경 부터 다음 날 낮 4시경까지 약 28시간 동안 진행하였고, 총 3차례 뚜렷한 수면기간이 확인되었다(Fig. 1). 환자는 검사 시작 후 바로 잠이 들었고 약 20시간 정도 잠을 잤다고 보고하였다. 비디오 상으로도 환자는 20시간 이상 눈을 감고 잠을 자는 듯한 행동을 보였다. 수면잠복기는 21분 30초, 렘수면 잠복기는 3시간 13분, 총 수면시간은 13시간 31분으로, 수면 효율은 49.5%였다. 전체 수면 중 수면1단계(N1)가 32.2%로 크게 증가하였고, 수면2단계(N2)는 54.2%였다. 수면3단계(N3)는 없었고, 렘수면은 13.7%였다. 무호흡-저호흡 지수(apnea-hypopnea index)는 2.3 /h였다. 각성지수는 26.9 /h로 증가하였으나, 대부분은 특별한 이유 없이 발생하였다. 주기적사지운동지수는 2.8 /h로 정상범위였다. 환자의 경우 수면설문지를 작성 시에 많은 항목을 작성하지 않았다. 이 중 모든 항목을 작성한 insomnia severity index는 22점으로 임상적으로 중증의 불면증을 호소하였고, 벡우울증척도(Beck Depression Inventory score)는 23점으로 중등도의 우울경향을 보였다. 반면에 엡워스졸음척도(Epworth Sleepiness Scale)는 4점으로 정상범위였다. 환자는 정신과 진료를 거부하였고, 정신적 스트레스나 우울증에 대한 평가는 이루어지지 않았다. 임상적으로 양성수면인식장애와 우울증으로 진단 후 수면위생교육 및 수면제한 요법을 시행하고, 항우울제로 buspirone 10 mg을 처방하였다. 환자의 수면은 빠르게 호전되어 2주 후에는 7~8시간 정도의 잠을 자게 되었다. 현재 1년 6개월 이상 외래 추적관찰 중이나 이후 과다수면증상은 발생하지 않고 있다.
고 찰
주관적으로 평가하는 수면의 양과 객관적으로 측정된 수면의 양은 차이가 있다. 외국의 40세 이상 성인 대상 코호트 연구 결과 평소 수면시간, 기상 후 평가한 전 날의 수면시간은 각각 평균 422분, 379분으로 수면다원검사로 측정한 총 수면시간인 363분과 차이를 보였고, 이는 기상 후 평가한 전날의 수면시간과 차이가 가장 작았으나, 18분의 차이를 나타내었다[4]. 이러한 간극이 최소 2시간 이상 발생시 수면인식장애로 분류하기도 한다[3]. 최근 국내 일차성 불면증 환자의 음성수면인식장애 유병률이 26.4%로 드물지 않다고 보고한 바 있다[5]. 그러나 양성수면인식장애 환자는 보고 자체가 매우 드물어 알려진 바가 없다.
증례의 경우 객관적인 수면량(13시간 31분)에 비해서 주관적인 수면량(20시간)을 약 6시간 30분 정도 과평가하고 있었다. 수면효율의 저하, 각성지수의 상승, 수면구조에서 심한 분절화(fragmentation)가 확인되었다. 환자는 검사 기간에 누운 자세로 시간을 보냈고, 총 3차례의 연속적인 수면기간(13~16시, 20시~다음날 8시, 12~15시)이 확인되었다.
문헌 고찰에서 양성수면인식장애의 증례는 1예에 불과했다. 71세 여성으로 3년간 과다졸림증을 호소했고, 하루 13시간 수면을 한다고 하였으나 두 차례의 수면다원검사에서 각각 2.2시간, 2.1시간의 수면을 보였다[2]. 그 외 수면인식장애에 대한 후향적 연구로 양성수면인식장애에 대한 특성을 확인할 수 있는 두 연구가 있었고[3,6], 이 중 한 연구는 불면증 환자를 대상으로 하였다[6]. 두 연구 총 49예에서 남녀 비는 2:1이었고, 평균 나이는 48세, 주관적 수면시간은 7.6시간, 객관적 수면시간 4.8시간으로 시간차이는 약 3시간이었다. 증례의 경우 유병기간을 확인할 수 있는 이전 보고에 비해서 과다수면의 기간이 2개월로 짧았고, 수면다원검사에서 13시간의 분명한 과다수면이 확인되었다. 또한 수면착각의 시간이 7시간 정도로 매우 길었다.
중년 이후에 갑자기 발생한 과도한 수면을 호소하는 환자를 대하게 되면 기면병, 특발성과다수면증, 기타 질환이나 약물, 또는 정신질환과 관련된 과다수면증 및 주기적 과다수면 증상을 보이는 클라인레빈증후군 등을 고려해야 한다. 최소 3개월 이상 지속되는 과다수면증상이 있어야 기면병이나 특발성과다수면증을 진단할 수 있으며, 특발성과다수면증의 경우 24시간 중 11시간 이상 수면이 확인되나 기면병의 진단기준에 맞지 않아야 한다. 2개월 이내 주기적 과다수면증상을 보이는 클라인레빈증후군은 평균 10여 일 정도 지속하는 과다수면기간이 있고, 기간 중 16~20시간 수면을 하며, 깨어있는 동안 무감각, 혼돈, 인지장애 등을 보일 수 있다. 극히 드물게 여성에게 그 아형인 월경관련 클라인레빈증후군도 보고된바 있다. 증례의 경우 약물이나 특정 정신질환의 병력은 없었고, 중추신경계 이상이나 기타 내과적 이상도 확인되지 않았다. 탈력발작 등 기면병의 특징은 없었고, 수면잠복기는 21분 30초였다. 수면다원검사에서 13시간 이상의 과도한 수면량이 확인되었고, 처음 발생한 증상으로 기면병, 특발성과다수면증이나 클라인레빈증후군과의 감별이 필요하나, 첫째, 과다수면의 기간이 3개월 이내인 점, 둘째, 양성수면인식장애 진단 후 2주 이내 평소 수면상태로 호전된 점, 셋째, 이후 1년 6개월 이상 증상의 재발이 없었다는 점을 고려하면 진단을 배제할 수 있다. 그러나, 3개월 이상 증상 지속이라는 기준에 부합하지 않지만, 수면다원검사에서 24시간 중 11시간 이상의 수면을 취한 점은 분명한 과다수면증의 삽화가 있음을 뜻한다.
수면인식장애의 병인과 병태생리에 대해서 거의 알려진 바가 없으며 일부 제기된 가설 또한 음성수면인식장애인 역설불면증에 국한하고 있다. 만성불면증 환자는 수면 중 정상적으로 나타나는 수면 중 기억상실(mesograde amnesia)이 약화되어 있는데[7], 역설불면증도 만성불면증과 같이 수면 중 기억상실이 약화되어, 각성을 과평가하고 수면시간을 저평가할 수 있다는 가설을 제기하기도 하였다[3]. 뇌파에서 알파파의 활성이 증가된 불면증 환자에 비해 활성이 떨어질 경우 수면시간을 낮게 평가하고, 각성시간을 높게 평가하며[8], 정신적인 스트레스가 수면량의 인식오류에 영향을 미친다는 보고도 있다[9]. 이러한 가설들은 수면인식장애에서 생리적인 수면을 각성으로 오인하는 신경생리학적인 기전이 존재함을 시사한다. 한 연구에 따르면 수면인식장애 환자를 양성과 음성으로 분류 시 양성수면인식장애 환자군이 음성수면인식장애 환자군에 비해서 수면효율이 떨어지는 것 외 두 군 간의 임상적 특징이나 수면다원검사상 차이는 없었다고 하였다[3].
양성수면인식장애는 음성수면인식장애와 반대로 수면시간 사이 각성의 기간들도 수면으로 오인될 수 있다고 보아야만 설명할 수 있다. 혹자는 정신적 스트레스와 수면 중 기억상실(mesograde amnesia) 행태의 변화를 기전으로 추측하였다[2]. 수면장애가 없는 사람도 서파수면(slow wave sleep)단계에서 깨어나면 자신이 수면 중이었다는 사실을 인식하지 못할 수도 있다는 것을 고려하면[10], 역으로 증례에서 서파수면의 부재가 양성수면인식장애에 일부 영향을 끼쳤을 가능성도 추측해 볼 수 있다. 증례의 경우 갑자기 발생한 과다수면과 양성수면착각의 원인은 알 수 없었으나, 수면다원검사 결과를 제시하며 반복적으로 검사결과를 설명하고, 환자와 가족을 안심시키고, 수면위생과 수면제한요법과 더불어 항우울제 처방으로 빠른 증상의 호전을 보인 것을 보면 일부 우울증 또는 우울경향이나 정신적 스트레스가 작용했을 가능성이 있다. 그러므로, 환자가 거부하여 우울증이나 정신적인 스트레스에 대한 평가가 이루어지지 않았던 점은 아쉬운 부분이다.
양성수면인식장애는 아직 학계에서 정립된 바도 없고, 그 보고도 극히 드물어 후속연구가 필요하다. 본 증례는 갑자기 발생한 일상생활에 지장을 주는 과다한 수면증상을 주소로 내원하여 과다수면증으로 오인하였으나, 24시간 이상 수면다원검사를 통해서 양성수면인식장애로 진단한 국내 첫 보고로, 수면인식장애에 대한 수면전문의들의 관심을 환기하는 바이다.