AbstractObjectives:The polysomnographic hallmark of rapid eye movement (REM) sleep behavior disorder (RBD) is loss of muscle atonia during REM sleep; REM sleep without atonia (RSWA). However, the International Classification of Sleep Disorders (ICSD) criteria did not suggest optimized diagnostic value of RSWA and how to score muscle activity during REM sleep. Many previous studies have been tried to figure out the objective quantitative cut-off values of RSWA. We investigated RSWA in Korean RBD patients compared with normal control, to quantify the cut-off value in diagnosis of RBD, using both manual and computer-assisted scoring methods (REM atonia index, RAI).
Methods:We retrospectively analyzed polysomnography and clinical data of 40 patients, 10 age-matched controls by ICSD-3 criteria. The quantitative analysis of chin electromyography density during REM sleep was done by both manual and computerized method. The RSWA and RAI were compared within two groups.
Results:In computerized method, the mean RAI of RBD patient was 0.66±0.20, and 0.93±0.38 in control group (p<0.001). Also, in manual method, RSWA were also significantly increased within RBD patient compared with normal controls (tonic activity: 9.1±10.3 vs. 0.1±0.2, phasic activity: 7.5±6.4 vs. 1.6±1.2, p<0.002).
서 론렘수면행동장애(REM sleep behavior disorder, RBD)는 렘수면(rapid eye movement sleep, REM sleep) 중 정상적으로 관찰되는 근육의 무긴장증(atonia)의 소실을 보여 꿈 내용을 행동화하게 되고, 신체 움직임으로 인해 본인은 물론 같이 자는 사람에게 해를 줄 수 있는 수면장애다.1,2 최근의 연구에서, RBD는 파킨슨병, 루이소체치매, 다발성신경계위축증 등 일부 신경퇴행성 질환, 특히 알파-시누클레오병증(alpha-synucleinopathy)과 연관이 있다고 보고되고 있으며,3 RBD 환자에서 관찰되는 렘수면무긴장소실(REM sleep without atonia, RSWA)의 심한 정도가 특정 신경퇴행성 질환을 예측하는 데 있어서 정량적인 상관관계를 보인다는 보고도 있다.4 따라서, RBD의 정확하고 적극적인 진단은 점차 중요해지고 있다.
REM sleep behavior disorder는 수면 중에 반복되는 이상운동증상이 있어야 하며, 이러한 증상이 수면다원검사의 렘수면 중에 발생하여야 하며, 수면다원검사에서 RSWA가 관찰되어야 RBD로 진단할 수 있다.5 수면다원검사에서 RSWA는 긴장성 움직임(tonic activity) 및 위상성 움직임(phasic ac-tivity)으로 나누어 구분하고 있지만,6 RSWA에 대한 정량적인 정보나 정상군과 RBD 환자를 구분 짓는 진단적 판정기준치(cut-off value)를 제시하지 않고 있다.
현재까지 많은 연구들이 수면다원검사에서 RSWA를 정량화 하고, 이를 통하여 RBD의 진단적 판정 기준치를 제시하여 왔다. 1992년 Lapierre와 Montplaisir가 수면다원검사에서 도수적인 산정법(manual scoring method)을 사용하여 RSWA를 정량화 하였고,7 2008년 Ferri 등이 컴퓨터 프로그램을 통해 REM atonia index를 산출하여 RSWA를 정량화하는 법을 소개하였다.8,9 그러나 현재까지 보고된 많은 검사들이 서로 조금씩 다른 정량화방법을 사용하였고, 또한 일관적인 진단 기준치를 제시하지 못하고 있다. 이에 본 연구에서는 국내 RBD 환자들을 대상으로 수면다원검사의 분석을 통하여, 도수적 산정법 및 컴퓨터 프로그램을 사용한 산정법을 통해 RSWA를 정량화하여 RBD 환자의 진단적 판정기준치를 제시하고자 한다.
방 법대 상2007년 7월부터 2014년 10월까지 사건수면을 주소로 강동경희대병원 수면센터에 내원하여 병력청취와 수면다원검사를 통해 특발성 렘수면행동장애(idiopathic RBD)로 진단 받은 환자들을 대상으로 하였다. RBD 환자들은 본인 또는 같이 생활하는 가족에 대한 병력청취를 통해 잠꼬대나 위해한 신체적 움직임 등 수면 중 이상행동의 병력이 있고, 실제 수면다원검사에서 이에 수반하는 장면이 목격되었으며, 또한 턱 및 사지 근전도 분석에서 RSWA도 객관적으로 관찰되어 RBD로 확진 가능한 환자들이었다. 이차적인 사건수면 및 RBD의 가능성을 배제하기 위해 관련된 다른 수면질환 병력, 정신과적 병력, 약물 복용력, 심한 내과적 질환의 동반 여부를 제외기준으로 하였고, 임상적으로 의미 있는 인지기능장애(한국형간이정신상태검사, Korean version of the Mini-Mental State Examination <20)를 보이는 경우도 제외하였다. 비교 분석을 위해서 RBD 환자군의 연령과 성비를 맞춘 10명의 대조군을 선정하였다.
수면다원검사 기록수면다원검사(Grass Technology, Warwick, USA)는 뇌파, 안구운동 및 턱과 사지의 근전도, 입과 코를 통한 공기 흐름(thermister, nasal pressure transducer), 흉부와 복부의 움직임, 산소포화도 등을 기록하였으며, 검사 동안 비디오 모니터링을 통해 수면 중 신체 움직임에 대한 파악도 병행하였다.
REM sleep without atonia의 정량화는 두 가지 방법으로 진행하였다. 첫 번째 방법은 미국수면의학회의 수면다원검사 판정기준을 따른 방법으로, 렘수면 중 관찰된 근전도의 증가 소견을 각각 긴장성 움직임(tonic activity) 및 위상성 움직임(phasic activity)으로 구분하여, 이를 합산한 전체 RSWA를 구하였다.6 긴장성 움직임은 30초로 지정된 한 에포크에서, 기존 수면 근전도 소견에 비해 4배 이상 진폭이 증가된 구간이 50% 이상 연속적으로 존재할 때로 정의하였으며(RSWA-T), 전체 렘수면 시간 중 이러한 긴장성 움직임이 차지하는 시간의 비율(RSWAs-T)과 전체 렘수면의 에포크 개수 중 긴장성 움직임을 보인 에포크 개수의 비율(RSWAe-T)로 각각 구하였다. 위상성 움직임은 한 에포크를 10개로 나눈 3초 단위의 미니 에포크로 나눈 뒤, 4배 이상으로 진폭이 증가된 근전도 소견이 0.1~5초 동안 존재하는 미니 에포크가 비연속적으로 5개 이상 존재할 때로 정의하였고(RS-WA-P), 전체 렘수면 시간 중 위상성 움직임이 나타난 시간의 비율(RSWAs-P)과 전체 렘수면의 미니 에포크 개수 중 위상성 움직임을 보인 미니 에포크 개수의 비율(RSWAe-P)을 구하였다(Fig. 1).
REM sleep without atonia 정량화를 위한 두 번째 방법으로, 컴퓨터 프로그램을 이용하였다. 이는 앞서 Ferri 등이 소개한 REM atonia index 산출 방법을 토대로 하였다.8 렘수면 전체구간을 1초 단위의 미니 에포크로 나눈 뒤 각 미니 에포크의 평균 턱 근전도 진폭을 구하였고, 이를 모두 진폭의 구간별로 분류하여 그 구간별 개수를 파악하였다(amp<1, 1≤amp<2, 2≤amp<3, …, 18≤amp<19, amp≥19, 단위: mi-crovolt). 이후 이전과 동일한 방법으로, 근긴장 소실과 근긴장 활성을 판단하기에 애매한 구간인 1~2 microvolt 구간의 개수를 제외한 전체 진폭의 개수 중, 진폭이 1 microvolt(1 mV) 이하인 진폭의 개수가 차지하는 비율을 REM atonia index로 산출하였다(REM atonia index: 1~0)(Fig. 2).8
결 과40명의 환자군 중 18명이 남자였고 평균 연령은 66세(65.79±10.91)였으며, 10명의 대조군 중 6명이 남자였고 평균 연령은 67세(67.40±6.736)였다. 두 군 간의 성별과 나이에 대한 통계적 차이는 없었다(Table 1). 또한 수면잠복기, 수면효율, 각성지수, 무호흡-저호흡지수, 호흡장애지수, 주기적사지운동지수, 수면 구조, 총 렘수면시간 등의 수면다원검사 결과에서도 양 군 간에 유의한 차이가 관찰되지 않았다(Table 2).
American Academy of Sleep Medicine 표준 산정법에 따른 도수적 방법으로 산출한 두 군 간의 RSWA의 비율에 대한 결과를 비교하였다(Table 3). 총 렘수면시간 중 RSWA가 차지하는 시간의 비율을 초 단위로 분석(RSWAs)하였으며 이는 RBD 환자군에서 0.3~40.8%, 대조군에서 0.3~3.5%의 분포를 보였고, 평균값은 각각 14.15±11.20%와 1.67±1.33%로 RBD 환자군에서 RSWA의 시간이 통계적으로 유의하게 증가하였다(Fig. 3-1). 긴장성 움직임(RSWAs-T)과 위상성 움직임(RSWAs-P)의 평균값도 RBD 환자군과 대조군에서 각각 9.10±9.21%와 0.10±0.23%로 RBD 환자군에서 통계적으로 유의하게 증가하였다.
전체 에포크 및 미니 에포크의 개수 중 비정상적인 근 증가가 관찰된 에포크 및 미니 에포크의 비율(RSWAe) 또한 산정하였다. 이는 RBD 환자군에서 0.4~48.9%, 대조군에서 1.4~ 6.13%의 분포를 보였고, 평균값은 각각 19.59±14.04%와 3.61±1.60%로 RBD 환자군에서 RSWA를 보인 에포크 및 미니 에포크의 비율이 유의하게 증가하였다(Fig. 3-2). 긴장성 움직임(RSWAe-T)과 위상성 움직임(RSWAe-P)의 평균값도 RBD 환자군과 대조군에서 각각 13.29±12.43%와 6.29±6.05%로 RBD 환자군에서 통계적으로 유의하게 증가되었다.
컴퓨터 프로그램을 통해 산출한 REM atonia index를 비교하였다. REM atonia index는 환자군에서 0.28~0.95, 정상군에서 0.88~0.99의 분포를 보였으며, 평균값은 각각 0.64±0.20, 정상군은 0.93±0.04로 통계적으로 유의한 차이를 보였다(Fig. 4).
양 군의 RSWA와 REM atonia index의 분포에 해당하는 각각의 receiver operating characteristic 곡선을 통해, RBD진단에 있어서 의미 있는 판정 기준치를 산정하였다. RSWA는 초당 시간을 기준으로 전체 렘수면의 4.1% 이상을 차지할 때(곡선아래면적 0.900, 민감도 84.21%, 특이도 100%)(Fig. 3-1), 전체 에포크 및 미니 에포크의 개수를 기준으로 전체 에포크의 6.13% 이상을 차지할 때(곡선아래면적 0.897, 민감도 84.21%, 특이도 100%)(Fig. 3-2), 그리고 REM atonia index는 0.84 이하일 때(곡선아래면적 0.954, 민감도 86.84%, 특이도 100%)(Fig. 4) RBD를 진단하는 기준값이었다(Table 4).
고 찰본 연구는 RBD 환자를 진단하는 데 있어 수면다원검사상의 RSWA의 정량적인 진단 기준을 제시하기 위하여, 기존의 표준화된 도수적인 방법과 2008년 Ferri 등이 제시한 컴퓨터 프로그램을 통한 REM atonia index 산출 방법을 동시에 진행하여 RSWA를 각각 정량화 하였다.8
수면다원검사에서 RBD로 진단할 수 있는 RSWA의 기준치(cut-off value)를 구하는 여러 연구가 있었다. Consens 등은 17명의 RBD 환자의 수면다원검사를 분석하여 10% 이상의 RSWA를 진단의 기준치로 제시하였으며,9 기면증, RBD 환자 및 정상군을 비교한 한 연구에서는 15% 이상의 RSWA를 진단의 기준치로 제시하였다.10 가장 많은 80명의 RBD 환자와 80명의 대조군을 분석한 Montplaisir 등의 연구에서는, 전체 렘수면 중 긴장성 RSWA(RSWA-T)가 30% 이상, 위상성 RSWA(RSWA-P)가 15% 이상의 값을 RBD의 진단적인 기준치로 제시하였다.11 이와 같이 RSWA의 정량적 분석에 대한 현재까지의 여러 국외 보고들은 RSWA의 정량적 분석 방법들을 실험적으로 제시하고 있으나 진단적 가치를 지니는 RSWA의 값을 10~30%로 서로 다르게 보고하고 있어, 임상적인 효용성을 지니는 일관적인 판정기준치를 제시하지는 못하였다.
최근에 발표된 국내의 한 연구에서는 평균 RSWA가 RBD군과 정상군에서 각각 19.21±9.93%와 0.43±0.75%를 보였고, 5% 이상의 RSWA를 진단적 기준치로 제시하였다.12 그러나 이는 10~30%의 값을 진단적 기준치로 제시한 기존의 연구들과 비교하여 매우 낮은 결과다.9-11 그 원인은 그동안의 연구들과 RSWA를 산정하는 방법의 차이점에서 기인한 것으로 생각된다. Montplaisir는 에포크와 미니 에포크를 각각 20초, 2초 단위로 분석하였고, 긴장성 RSWA 판단 기준에 기저 근전도 진폭의 2배 이상이라는 조건 외에도 10 microvolt 이상이라는 절대적 기준을 추가로 사용하였으며, 위상성 RSWA 판단 기준에서도 현재 표준에 따른 0.1~5초의 지속 기간이 아닌 0.1~10초의 지속기간을 사용하면서 더 높은 수치의 RSWA값이 산출될 수 있었다.11 또한 RSWA의 비율을 에포크 혹은 미니 에포크의 개수로 산정하는 방법과 초 단위의 절대적인 시간으로 산정하는 방법에서 차이가 발생할 수 있어, 절대적인 시간 단위로 산정하는 방법이 더 낮은 RSWA를 산출할 것으로 생각된다. 그러나 이러한 결과의 차이가 실제 인종 간의 차이 여부나 이 외의 다른 분석방법의 차이에서도 기인할 수 있는 가능성에 대해서는 추후로도 좀 더 표준화된 RSWA 산정 방법을 통한 많은 수의 연구가 뒷받침 되어야 할 것으로 생각된다.
본 연구는 국내 RBD 환자들을 대상으로 RSWA의 정량적 분석에 대한 기존의 표준 도수적인 방법과 보다 쉽고 빠른 컴퓨터 프로그램을 통한 방법을 모두 사용하여, 수면다원검사의 RSWA가 전체 렘수면시간의 4.1% 이상 혹은 전체 렘수면 에포크 및 미니 에포크 개수의 6.1% 이상을 차지하는 경우, 또는 REM atonia index가 0.84 이하일 때를 RBD의 진단에 도움이 되는 정량적 기준으로 제시하는 바이다. 일관적인 RBD의 수면다원검사 진단 기준의 도출을 위해서는 이후로도 RSWA의 정량화 방법에 대한 세밀한 표준화와 이를 통한 대규모 연구가 진행되어야 할 것이다.
Figure 1.Manual scoring method for REM sleep without atonia (RSWA). (A) Normal polysomnography in REM sleep period, which shows no increase in electromyogram (EMG) amplitude. (B) RSWA which can be scored as “tonic activity” shows continuous elevation of EMG amplitude over base line, consisting over 50% of 30 sec epoch. (C) RSWA which can be scored as “phasic activity”, shows intermittent elevation of EMG amplitude in 7 out of 10 mini-epochs (bold box). 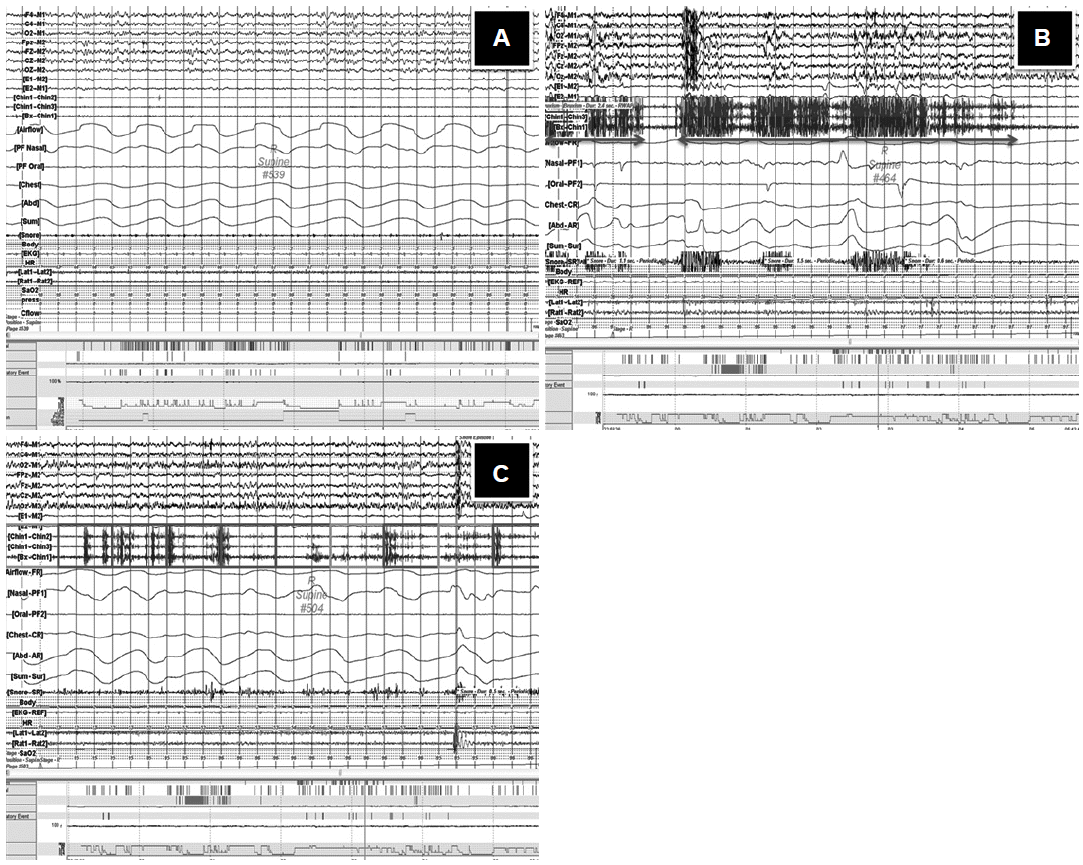
Figure 2.Computer-assisted scoring method for REM atonia index (RAI). (A) A polysomnographic finding which shows abnormal increased electromyogram (EMG) amplitude in REM stage. (B) All of EMG amplitude of chin in total REM phase was collected. (C) The all EMG amplitude was distributed into separate range. The ratio of the number of EMG amplitudes lower than 1 microvolt to the number of total EMG amplitude is calculated as RAI, assisted by computerized program. 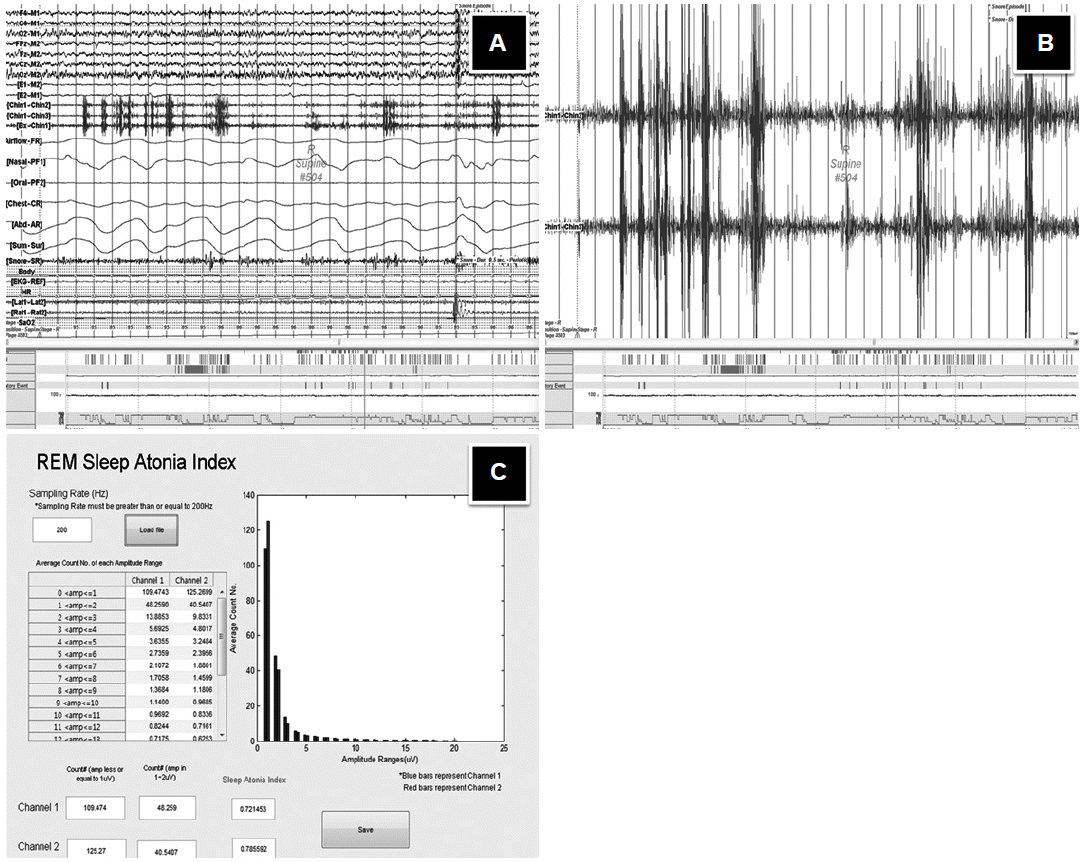
Figure 3-1.Distribution of REM sleep without atonia, time (sec) based (RSWAs) in REM sleep behavior disorder (RBD) patients and control group. (A) The RSWA of RBD patients is significantly higher than that of control group. (B) Receiver operating characteristic curve suggests the 4.1% as cut-off value in diagnosis of RBD (sensitivity 84.21%, specificity 100%). 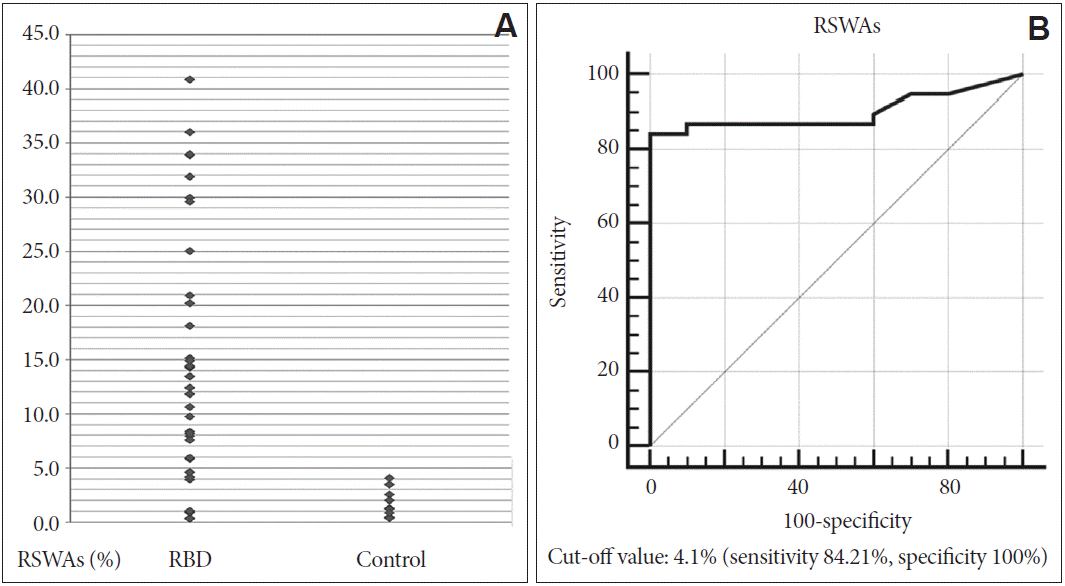
Figure 3-2.Distribution of REM sleep without atonia, number of epoch and mini-epoch based (RSWAe) in REM sleep behavior disorder (RBD) patients and control group. (A) The RSWAe of RBD patients is significantly higher than that of control group. (B) Receiver operating characteristic curve suggests the 6.13% as cut-off value in diagnosis of RBD (sensitivity 84.21%, specificity 100%). 
Figure 4.Distribution of REM sleep atonia index (RAI) calculated from computer program. (A) The RAI of REM sleep behavior disorder (RBD) patients is significantly lower than that of control group. (B) Receiver operating characteristic curve suggests the 0.84 as cut-off value in diagnosis of RBD (sensitivity 86.84%, specificity 100%). 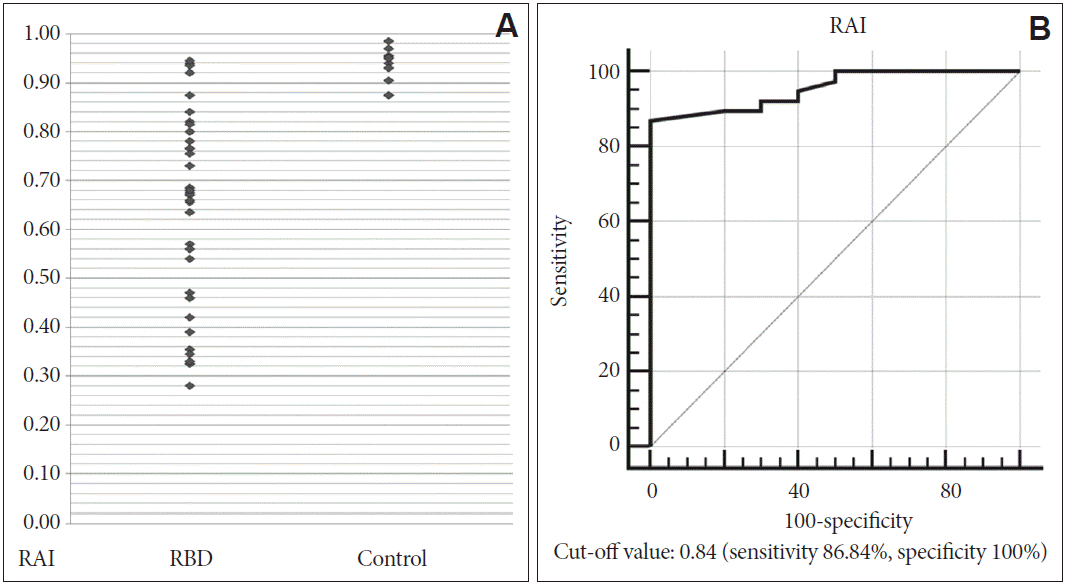
Table 1.Baseline characteristics Table 2.Polysomnography variables Table 3.Comparison of RSWA and REM atonia index between RBD and control group REFERENCES1. Schenck CH, Bundlie SR, Ettinger MG, Mahowald MW. Chronic behavioral disorders of human REM sleep: a new category of parasomnia. Sleep 1986;9:293-308.
2. Schenck CH, Mahowald MW. REM sleep behavior disorder: clinical, developmental, and neuroscience perspectives 16 years after its formal identification in SLEEP. Sleep 2002;25:120-138.
3. Boeve BF, Silber MH, Ferman TJ, Lucas JA, Parisi JE. Association of REM sleep behavior disorder and neurodegenerative disease may reflect an underlying synucleinopathy. Mov Disord 2001;16:622-630.
4. Postuma RB, Gagnon JF, Rompré S, Montplaisir JY. Severity of REM atonia loss in idiopathic REM sleep behavior disorder predicts Parkinson disease. Neurology 2010;74:239-244.
5. American Academy of Sleep Medicine. International classification of sleep disorders, 3rd ed.: Diagnostic and coding manual. Westchester, IL: American Academy of Sleep Medicine, 2014.
6. Berry RB, Brooks R, Gamaldo CE, et al. The AASM Manual for the Scoring of Sleep and Associated Events: Rules, Terminology and Technical Specifications, Version 2. Darien, IL: American Academy of Sleep Medicine, 2014.
7. Lapierre O, Montplaisir J. Polysomnographic features of REM sleep behavior disorder: development of a scoring method. Neurology 1992;42:1371-1374.
8. Ferri R, Manconi M, Plazzi G, et al. A quantitative statistical analysis of the submentalis muscle EMG amplitude during sleep in normal controls and patients with REM sleep behavior disorder. J Sleep Res 2008;17:89-100.
9. Consens FB, Chervin RD, Koeppe RA, et al. Validation of a polysomnographic score for REM sleep behavior disorder. Sleep 2005;28:993-997.
10. Dauvilliers Y, Rompré S, Gagnon JF, Vendette M, Petit D, Montplaisir J. REM sleep characteristics in narcolepsy and REM sleep behavior disorder. Sleep 2007;30:844-849.
|
|
||||||||||||||||||||||||||||||||||||