저용량과 고용량 현미쌀눈 유래 GABA가 수면시간과 질에 미치는 영향에 대한 무작위 이중 눈가림법 위약 처치시행 연구
Effect of Low and High-Dose GABA from Unpolished Rice-Germ on Timing and Quality of Sleep: A Randomized Double-Blind Placebo-Controlled Trial
Article information
Trans Abstract
Objectives
Gamma-aminobutyric acid (GABA) has potential benefits in counteracting the sleep disruption and potential therapeutic effects on blood pressure, stress, cancer, and inflammatory diseases. Recently, High-dose GABA can be extracted from fermented rice germ using lactic acid bacteria. This study aimed to evaluate the effects of GABA natural extracts from fermented rice-germ on sleep latency, subjective sleep quality and insomnia symptoms.
Methods
This was a prospective randomized double-blind placebo-controlled trial performed at Kyung-Hee University hospital at Gangdong from June 2013 to October 2013. Adult (age≥30) patients who was diagnosed of insomnia according to DSM-IV criteria was enrolled. They were randomized into three groups: high dose treatment group 300 mg; low-dose treatment group, 100 mg; and placebo group. Questionnaires including Insomnia Severity Index (ISI), Pittsburgh Sleep Quality Index (PSQI), WHO-5 Well-Being Index were performed, and 1-week actigraphy was recorded before and 1 week after the treatment.
Results
Total of 114 patients were randomized into 3 groups: high-dose treatment (n=37), low-dose treatment (n=38), and placebo treatment group (n=39). At 1 week after the treatment, PSQI total score and C2 (sleep latency) score significantly decreased in low-dose and high-dose treatment group than the placebo groups [Repeated measures analysis of variance (ANOVA), p=0.017, 0.004 respectively]. ISI score also decreased in the two groups in dose-dependent manner (Repeated measures ANOVA, p=0.037). There were five (4.4%) patients who reported medication adverse events.
Conclusions
This study suggests that treatment of low and high-dose GABA from unpolished rice-germ decreases sleep latency and improve insomnia severity without severe adverse events.
서 론
불면증은 잠을 충분히 잘 수 있는 상황임에도 지속적으로 수면개시, 지속시간, 수면구조 통합 및 수면의 질 저하와 함께 주간장애를 일으키는 경우로 정의한다[1]. 불면증 때문에 생기는 주간증상에는 피곤, 기분장애나 예민함, 무기력, 인지기능 저하, 사회생활 장애, 삶의 질 저하 등이 있다. 불면증은 정신 및 심혈관계 질환의 위험을 증가시킬 뿐 아니라 근긴장감, 심계항진, 두통, 운전 및 직장내 안전사고 위험을 증가시킨다[1,2]. 불면증의 유병률은 전체 인구의 30~50%이며, 일상생활능력의 저하까지 동반한 불면증은 10~15%으로 알려져 있다[1,3,4]. 우리나라에서 불면증의 유병률은 22.8%로 보고되었으며[5], 일반 인구의 약 70%가 최근 한 달간 수면문제가 있는 것으로 조사되었다[6].
불면증은 흔한 수면장애임에도 불구하고 적절한 진단과 치료가 되지 못하고 있다. 일반적으로 불면증의 치료는 수면위생, 수면인지행동치료 등의 비약물치료와 약물치료가 있지만, 때때로 기존 치료 방법은 경미한 불면증 환자에게 비용-효율이 낮으며 부담이 될 수 있다.
Gamma-aminobutyric acid(GABA)는 대표적인 억제성 신경전달물질로 벤조다이아제핀 또는 졸피뎀과 같은 수면제가 흔히 작용하는 GABAA 수용체의 효현제로 작용한다[7]. 발아현미쌀눈 추출 GABA는 동물실험에서 수면의 질 개선, 수면유도효과와 안전성이 검증되었고[8], 미국에서는 GABA-done(Targeted Medical Pharma, LA, USA)이라는 식품으로 개발되어 수면유도 보조품으로 활용되고 있다[9].
본 연구는 발아현미쌀눈의 배아발효추출물이 수면에 미치는 영향과 안전성을 평가하기 위한 무작위배정, 이중맹검, 위약대조군 임상시험이다. 연구의 목적은 1) 위약군에 비해 발아현미쌀눈 발효추출물 투여시에 주관적 수면의 개선을 확인하며, 2) 저용량과 고용량의 발아현미쌀눈 발효추출물에 따라 수면개선효과의 차이가 있는지 평가하며, 3) 저용량과 고용량의 발아현미쌀눈 발효추출물의 안전성을 평가하는 것이다.
방 법
대 상
2013년 6월부터 10월까지 강동경희대학교병원 수면센터에 수면에 대한 만족도가 낮아 내원한 자와 모집공고를 내어 수면이력설문지(Sleep History Questionnaire)에 의해 수면의 질 만족도가 낮게 측정된 자를 등록하였다. 등록기준은 1) 연구시작 1달 내에 DSM-IV 기준에 따라 다음 중 하나 이상의 증상(잠들기 어려움, 수면유지의 어려움, 회복이 되지 않는 수면)을 호소하는 자, 2) 수면이력설문지에 의해 일차성 불면증(primary insomnia)으로 확인된 자로 하였다. 그 중 1) 다른 수면질환을 동반한 자, 2) 우울증(라스킨 우울척도 6점 이상), 3) 불안(코비 불안척도 6점 이상), 4) 인지기능저하(간이정신상태검사 24점 이하), 5) 3개월 이내 정신작용 약물을 복용하거나 6) 중증의 질병 기왕력자는 제외하였다.
본 연구는 강동경희대학교병원 임상시험심사위원회(IRB)의 승인을 받은 시험계획서(IRB 승인번호: 2013-01-037-012)에 따라 진행되었고, 식품의약품안전청 및 ICH가 정한 임상시험관리기준(GCP)에 준하여 실시되었다. 시험의 목적 및 시험약물의 특성은 임상시험대상자에게 설명문을 통해 설명하였으며, 본 시험의 목적 및 위험 등을 알고 동의서를 작성한 지원자만 시험에 참여하였다.
발아현미쌀눈 발효추출물
본 연구는 “바이오벤”에서 개발한 발아현미쌀눈 유래 GABA를 사용하였다. 발아현미쌀눈 유래 GABA는 발아현미쌀눈을 10배 열수 추출한 추출액에 GABA 생산 유산균인 Lactobacillus sakei B2~16의 생육을 유도하기 위하여 당원 및 질소원으로 설탕 및 효모 추출물을 각각 4%, 2% 첨가한 후 7% 수준의 mono sodium glutamate(MSG)를 첨가한 배지에 L. sakei B2~16을 1% 수준으로 접종한 후 30°C에서 48시간동안 배양하였다. 배양된 발효액은 0.45 μm filter(Sartorius, Goettingen, Germany)로 여과한 후 분무건조하여 정량한 15%로 고농축된 GABA 시료를 제조하여 사용하였다. 고용량 발아현미쌀눈 발효추출물은 300 mg의 GABA를 함유하고 있으며, 저용량은 100 mg의 GABA를 함유하고 있다. 위약과 발아현미쌀눈 발효추출물은 캡슐형태로 제조하여 사용하여 육안으로는 구분할 수 없도록 하였으며, 위약은 인체에 무해한 maltodextrin을 이용하였다.
임상시험대상자들은 1주간 관찰기간 후, 인터넷 프로그램(Research Randomizer software; Urbaniak, www.randomizer.org)을 이용하여 도출한 난수표에 따라서 1:1:1의 비율로 배정하였으며, 배정받은 약물을 평소 수면시간 1시간 전에 1주일간 매일 복용하도록 하였다. 또한 이상반응 기록표를 작성하게 하여 기재된 이상반응의 종류, 빈도, 정도를 평가하였다.
수면 설문지
주관적 수면의 질, 불면증 정도와 삶의 질를 평가하기 위하여 각각 피츠버그수면질지수(Pittsburgh Sleep Quality Index Korean version, PSQI-K)[10], 불면증심각도지수(Insomnia Severity Index-K, ISI-K)와 세계보건기구 삶의 질 지수(WHO-5 Well-Being Index 1998 version)를 이용하였다[11,12]. PSQI-K는 기존 1달 수면 세부 항목점수를 이용하여 주관적 수면의 질(component 1, C1), 수면잠복(component 2, C2), 수면기간(component 3, C3), 수면효율(component 4, C4), 수면방해(component 5, C5), 수면약물이용(component 6, C6)과 주간기능장애(component 7, C7)를 평가하였다. ISI는 입면과 수면지속의 어려움, 수면의 조기종결로 구성된 평가문항을 가지고 있으며, 문항당 0~4점으로 28점 만점에 점수가 높을수록 심한 불면을 의미한다[13]. 매일 아침 기상 후 “지난 밤 잠자리에 대하여 어떻게 느끼십니까?”, 그리고 잠자리 들기 전 “오늘 낮에 대해 어떻게 느끼십니까?”라는 질문에 대한 평가를 “매우 안 좋다”에서 “매우 좋다”까지 총 5단계로 대답하도록 하였으며, 마지막 3일간의 낮(quality of day)과 밤(quality of night)에 대한 점수를 각각 평균하여 주관적인 수면만족도를 평가하였다. 임상시험 대상자들은 위 설문지를 연구등록 시, 1주일간 약물 복용 후 두 차례 작성하였다.
수면일지와 활동측정기
약물 복용 전 1주일 동안, 그리고 약물 복용하며 1주일간 매일 수면일지를 작성하고 활동측정기(actigraphy)를 착용하도록 하여 수면행태를 확인하였다. 활동측정기는 Mini-Motionlogger Actigraph(Ambulatory Monitoring, Inc., Ardsley, NY, USA) 제품을 이용하였으며, 수면일지와 비교 분석하여 수면잠복기, 총 수면시간(잠자리에 누워 있는 총 시간-수면잠복기-수면 중 각성시간), 수면효율(총 수면시간/잠자리에 누워있는 총 시간×100)을 계산하였다. 임상시험약물 복용 전 7일, 복용 후 7일간 착용한 활동측정기(actigraphy) 결과를 통해 수면잠복시간과 총 수면시간, 수면효율을 분석하였다. 활동측정기 분석은 각 7일간의 기록 중 최대값과 최소값을 제외한 5일간의 기록의 평균치를 이용하여 발아현미쌀눈 발효추출물의 수면개선효과를 분석하였다.
통계방법
피험자의 일반적 특성은 실수와 백분율을 사용하였고 군 간의 차이는 one-way analysis of variance(ANOVA)와 chi-square test를 사용하여 분석하였으며 약물치료 전후 그룹 내 차이는 paired t-test를 이용하였다. 임상시험약물 투여군에 따라 투여 전후 수면에 미치는 영향의 차이는 개체 내 요소를 약물 투여 전후 시간, 개체 간 요소를 약물 그룹으로 설정한 반복측정분산분석(repeated-measure ANOVA)을 시행한 후, 그룹과 시간 사이에 유의한 교호작용이 있는지 여부에 따라 판정하였다. 유의한 교호작용이 있을 경우, 약물 투여 전후값의 차이가 그룹 간에 유의하게 다른지 ANOVA 분석을 통해 검증하였으며, 피셔의 최소유의차검정(least significant difference) 방법을 이용해 사후분석을 시행하였다. 통계 분석은 SPSS version 12.0(SPSS Inc., Chicago, IL, USA)을 이용하였고 p값이 0.05 미만인 경우 통계적으로 유의한 것으로 판정하였으며, 사후분석에서는 bonferonni 교정한 p값이 0.017 미만인 경우를 유의한 것으로 판정하였다.
결 과
연구대상자의 특성
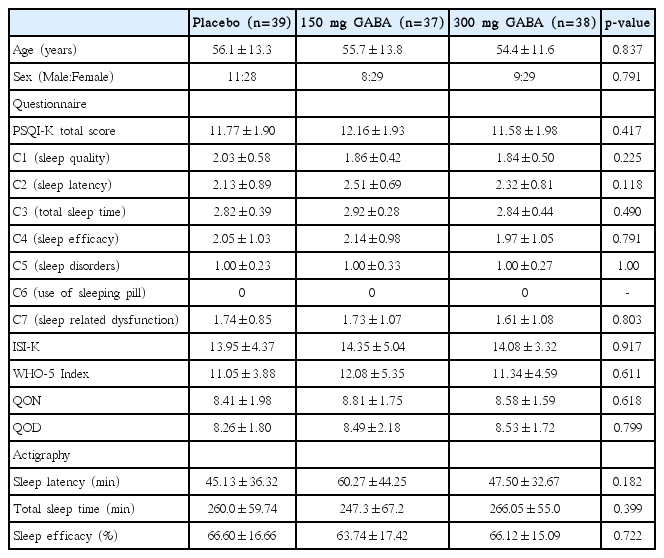
총 133명이 본 시험에 등록하였으나, 이 중 15명은 선정기준에 맞지 않아서 제외하였으며, 4명은 1주 관찰기간 중 동의 철회하여 제외되었다. 총 114명이 시험을 완료하였고, 이들의 평균 나이는 55.5세였고 여성이 86명(75.4%)으로 더 많았다. PSQI-K 점수는 평균 11.85점으로 수면의 질이 저하되어 있었으며 ISI-K 점수도 평균 14.12점으로 주관적 불면이 있었다. 활동측정기 결과 평균 수면시간은 257.9분이었고, 수면잠복기는 평균 65.5분, 수면효율은 평균 50.8%로 잘 자지 못하였다. 대상자는 무작위적으로 위약군 39명, 저용량의 발아현미쌀눈 발효추출물군(100 mg) 37명, 고용량의 발아현미쌀눈 발효 추출물군(300 mg) 38명으로 배정되었고 1주일간 해당 임상약물을 복용하였다.
세 군 간의 나이, 성별은 차이가 없었으며, 초기 설문지 결과 유의한 차이가 없었다. 또한 피츠버그수면질지수(PSQI-K)의 세부항목에서도 세 군 간 유의한 차이는 없었다. 활동측정기 결과 수면잠복기, 총 수면시간, 수면효율에서도 군 간 차이가 없었다(Table 1).
약물 투여 전후 수면 설문지 점수 변화
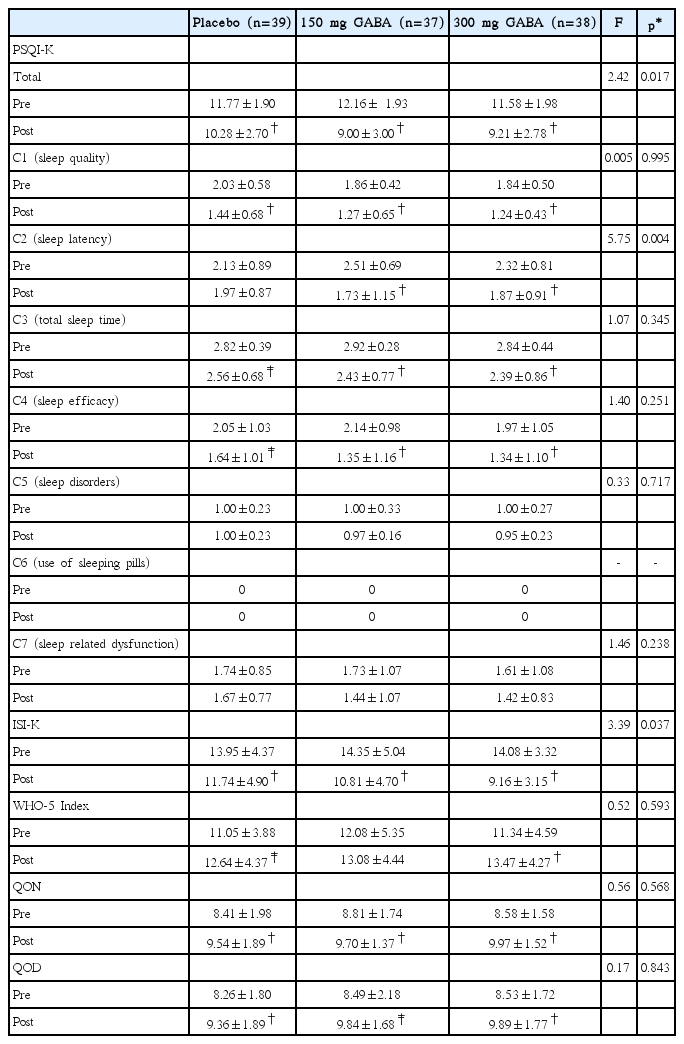
약물 투여 전후 고용량 GABA 치료군에서는 모든 수면설문점수가 호전되었으며, 저용량 GABA군에서도 WHO-5 Index를 제외한 모든 점수에서 통계적으로 유의한 호전이 있었다. 위약군에서도 약물 투여 후 설문 점수의 호전이 있었으나, PSQI-K 세부항목 C2에서는 유의한 차이가 없었다.
PSQI-K 전체 점수[F(2,111)=2.42, p=0.017]와 그 세부항목인 C2[F(2,111)=5.752, p=0.004], 그리고 ISI-K 점수[F(2,111)=3.396, p=0.037]에서 약물 투여 전후 시간과 투여 약물그룹에서 유의한 교호작용이 관찰되었다. 약물 투여 전후 PSQI-K 전체 점수와 세부항목 C2 점수의 변화는 치료군에서 위약군에 비해 더 컸으며(PSQI-K 전체 -3.16±2.4 vs. -1.49±2.4, post-hoc p=0.004, C2 점수 -0.78±0.89 vs. -0.15±0.63, post-hoc p=0.001), 고용량군과 저용량군 간 차이는 없었다. ISI-K 점수 변화는 고용량 치료군만 위약군에 비해 더 컸으며(-4.92±4.36 vs. -2.21±5.02, post-hoc p=0.010), 저용량 치료군은 위약군과 유의한 차이가 없었다(Table 2, Fig. 1).

Sleep questionnaire score changes in placebo group, low dose and high dose GABA treatment group. (A) Pittsburgh Sleep Quality Index Korean version (PSQI-K) total score. (B) PSQI-K component 2 score (Sleep latency). (C) Insomnia Severity Index (ISI). GABA treatment group showed significant reduction in PSQI-K and PSQI-K C2 score after the treatment. ISI score significantly improved only in high-dose GABA treatment group. *p value<0.05 for paired t-test in each treatment groups. PSQI-K: Pittsburgh Sleep Quality Index Korea version, C2: component 2 (sleep latency), GABA: gamma-aminobutyric acid.
약물 투여 전후 활동측정기 결과 변화
위약군에서는 치료 전후 총 수면시간이 증가하였으나, 수면잠복기, 수면효율은 유의한 차이가 없었다. 반면에 GABA 치료군은 저용량, 고용량 모두에서 유의하게 총 수면시간이 증가하였고, 수면 잠복기가 감소하였으며, 수면효율이 증가하였다. 하지만 그룹 간 수면잠복시간, 총 수면시간, 수면효율은 통계적으로 유의한 차이가 없었다(Table 3).
약물 안전성
본 연구에 참여한 114명의 임상시험대상자 중에서, 5명이 약물 복용 후 복부 불편감(3명), 열감(1명), 속 쓰림(1명)을 보고하였다. 복부 불편감은 저용량 비배아발효추출물군(n=37)에서 1명, 고용량 발아현미쌀눈 발효추출물군(n=38)에서 2명이 보고하였으며, 속 쓰림과 열감은 각각 저용량 비배아발효추출물군에서 한 명씩 보고하였다.
고 찰
본 연구에서는 발아현미쌀눈 발효추출물의 수면의 질 개선효과를 확인하기 위해서 실험군과 대조군으로 무작위배정, 이중눈가림연구로 진행하였다. 연구 결과 발아현미쌀눈 발효추출물을 1주간 수면 전에 복용하였을 때 위약군에 비해서 수면잠복시간을 더 줄이고, 주관적 수면의 질 및 불면증상을 개선되는 것이 확인되었다. 수면잠복시간과 주관적 수면의 질은 발아현미쌀눈 발효추출물을 복용하였을 때 유의한 개선이 관찰되었으며, 불면증상은 고용량(300 mg)을 복용하였을 때 더 큰 효과가 있었다. 특히, 발아현미쌀눈의 수면효과에 대한 본 연구는 이전 국내에서 시행된 적이 없으며, 실제 1달 이상의 불면증 증상을 가지는 환자들을 대상으로 한 결과로 그 의의가 높다.
현재 경증의 불면증 환자에서 적절한 수면치료 방법은 부족한 실정이다. 수면인지행동치료는 비교적 안전하고 장기간 치료효과를 기대할 수 있으나[7], 비용이 비싸고 전문가가 개입해야 하며, 치료효과가 나타나는 데 시간이 오래 걸리는 한계가 있다[8]. 약물 치료는 단기적으로 효과가 있으나 장기적으로 사용할 경우 습관화가 생길 수 있으며, 금단증상을 일으킬 수 있다[9,10]. 따라서 심각한 만성불면증은 약물치료와 수면인지행동치료의 병행이 필요하지만, 일시적이거나 경증의 불면증 환자에서는 비록 효과가 적더라도 비용이 적게 들면서도 쉽고, 안전하게 시행할 수 있는 치료법이 필요하다.
신경계통물질인 GABA는 중추신경계에서 억제성 아미노산으로, 포유류의 중추신경계에 필수구성요소이다. GABA-receptors가 뇌조직에 주로 존재하고 신경전달물질인 GABA가 리간드로 작용하여 결합되어 중추신경계에서 억제성 신경전달물질로서 작용하며, GABA의 양이 증가되면 전형적으로 정서적 안정과 항정신불안증, 항경련 효과, 수면유도 및 수면유지를 나타낸다. 또한 시상하부에서 외배측전시각교차핵(ventrolateral preoptic nucleus)이 활성화되면서 다량으로 분비된 GABA가 뇌의 여러 각성 중추를 억제함으로써 잠을 자게 된다. 따라서 GABA계열의 물질은 수면 잠복시간을 짧게 하고, 수면시간은 연장되어서, 대부분의 수면제 약물들은 GABA계열의 약물들이다[7].
GABA는 일반곡류에 흔히 존재하지만, 그 함량은 일반미에 1~40 mg/100 g, 현미에 4~8 mg/100 g, 발아현미쌀눈에 10~100 mg/100 g으로 극히 적어 수면에 미치는 영향은 자연 상태에서 거의 없다. 최근 MSG를 GABA로 전환시키는 김치, 젓갈 등의 젖산균을 비롯해 Lactobacillus brevis와 Latococcus lactis 등의 유산균을 이용하여 쌀 및 콩을 발효시키면 250~700 mg/100 g의 고농도로 GABA를 생산할 수 있다고 보고되면서 식물체에서 추출한 GABA를 활용할 수 있게 되었다. 본 연구에서 사용한 발아현미쌀눈 발효추출물은 현미쌀눈추출물에 유산균인 Lactobacillus sakei B2~16을 배양한 고농도 GABA를 함유한 발효물로 수면유도와 수면 유지 효과를 보이는 것으로 생각할 수 있다.
본 연구에서는 PSQI-K의 총점뿐 아니라 세부항목 점수를 이용하여 수면의 질, 수면잠복시간, 총 수면시간, 수면효율을 평가하였다. 발아현미쌀눈 발효추출물 복용군에서 위약군에 비해 치료 후 PSQI-K 총점과 수면잠복시간을 나타내는 C2 항목 점수의 감소가 더 크게 나타났는데, 이는 발아현미쌀눈 발효추출물이 주관적 수면의 질 개선뿐 아니라 수면유도효과를 가지고 있음을 나타내는 결과이다. GABA 치료의 수면잠복기 감소효과는 활동측정기 분석에서도 확인할 수 있었다. 그룹 간 유의한 통계적 차이는 없었으나, 약물 복용 전후 위약군에서는 수면잠복시간의 변화는 없었던 반면에 GABA 투여군에서는 유의하게 수면잠복기 감소가 관찰되었다. 유사한 방법으로 외국에서 출시된 GABAdone을 이용한 무작위성 임상시험결과에서도 본 연구와 같이 설문지 결과 수면잠복기가 감소되었고, 수면의 질이 향상되었다. 또한 24시간 심박동 변이를 분석한 결과 부교감신경활성이 약물치료군에서 증가되었음을 확인하였으며, 이것이 수면 향상의 기전으로 설명되었다[9].
위약을 투여한 대조군에서도 수면 설문지 점수의 유의한 감소가 나타났기 때문에 placebo 효과가 주관적 수면에 중요한 역할을 함을 확인할 수 있었다. 하지만, 주관적인 불면 정도를 나타내는 ISI-K와 전반적인 수면의 질을 반영하는 PSQI-K 점수에서는 그 감소 정도가 위약군에 비해 치료군에서 유의하게 컸기 때문에, GABA 복용이 불면증 개선에 효과가 있음을 확인할 수 있었다.
본 연구는 국내에서 처음으로 발아현미쌀눈에서 추출한 GABA가 수면에 미치는 영향을 평가한 연구로 그 의의가 있으나 몇 가지 한계점을 고려하여야 한다. 단일기관 연구로 선택편향의 위험성이 있으며, 치료효과를 1주일만 평가하여 기간이 짧았다. PSQI-K는 원래 1달의 수면을 평가하는 설문지로 1주일 수면의 질을 평가하기에 한계가 있으나, 연구에 따라서는 1~3주의 수면의 질을 평가하기 위한 목적으로 사용하였다[14-16]. 일주일간 복용할 때는 발아현미쌀눈 추출 GABA의 부작용이 거의 없었으나, 장기간 사용하였을 때의 효과와 부작용에 대한 평가는 이루어지지 못하였기 때문에 향후 이에 대한 추가적인 연구가 필요하다. 또한 손목의 착용하는 활동측정기는 지속적으로 움직임이 있으면 깨어 있는 것으로, 지속적으로 움직이지 않으면 수면으로 인식하는 알고리즘을 가지고 있기 때문에, 잠자지 않더라도 가만히 있으면 수면으로 인식할 수 있다. 따라서 정확한 수면잠복기 평가를 위해서는 향후 수면다원검사를 통한 추가적인 연구 또한 필요할 것으로 생각된다.
발아현미쌀눈 발효추출물의 수면개선효과를 확인하기 위해서 위약군과 저용량군과 고용량군으로 무작위배정, 이중 눈가림연구로 진행한 본 연구에서는 발아현미쌀눈 발효추출물은 수면유도 효과가 있으며 안전하게 사용할 수 있음을 확인하였다.